At any given moment, trillions of cells are traveling through your blood vessels, sometimes circling the body in just one minute. Each of these cells has its origins deep in your bones. Bones might seem rock-solid, but they’re actually quite porous inside. Large and small blood vessels enter through these holes. And inside most of the large bones of your skeleton is a hollow core filled with soft bone marrow. Marrow contains fat and other supportive tissue, but its most essential elements are blood stem cells. These stem cells are constantly dividing. They can differentiate into red blood cells, white blood cells, and platelets, and send about hundreds of billions of new blood cells into circulation every day. These new cells enter the bloodstream through holes in small capillaries in the marrow. Through the capillaries, they reach larger blood vessels and exit the bone.
W każdej chwili w krwiobiegu przemieszczają się tryliony komórek, czasem okrążają ciało w ciągu minuty. Każda z nich powstała głęboko we wnętrzu kości. Kości wydają się twarde jak kamień, ale wewnątrz są dość porowate. Większe i mniejsze naczynia krwionośne wnikają przez te szpary. Większość dużych kości ma wgłębienie w środku wypełnione miękkim szpikiem kostnym. Szpik zawiera tłuszcz i inne tkanki pomocnicze, ale najważniejszym składnikiem szpiku są komórki macierzyste krwi. Te komórki stale się dzielą. Mogą się różnicować na czerwone krwinki, białe krwinki i płytki krwi. Setki miliardów tych składników krwi co dzień zaczyna swój obieg w organizmie. Nowe komórki dostają się do krwiobiegu poprzez niewielkie szczeliny naczyń włosowatych szpiku. Przenikają przez nie do większych naczyń i opuszczają wnętrze kości.
If there’s a problem with your blood, there’s a good chance it can be traced back to the bone marrow. Blood cancers often begin with genetic mutations in the stem cells. The stem cells themselves are not cancerous, but these mutations can interfere with the process of differentiation and result in malignant blood cells. So for patients with advanced blood cancers like leukemia and lymphoma, the best chance for a cure is often an allogeneic bone marrow transplant, which replaces the patient’s bone marrow with a donor’s.
Jeśli coś złego dzieje się z krwią, jest duże prawdopodobieństwo, że szpik kostny szwankuje. Nowotwory krwi często wynikają z mutacji komórek macierzystych. Komórki macierzyste krwi nie są rakotwórcze same w sobie, ale mutacje mogą zaburzyć proces różnicowania i wywołać złośliwe nowotwory krwi. Dlatego na zaawansowane nowotwory krwi, takie jak białaczka czy chłoniak, najskuteczniejszym lekarstwem może być allogeniczny przeszczep szpiku: szpik pacjenta zastępuje się szpikiem dawcy.
Here’s how it works. First, blood stem cells are extracted from the donor. Most commonly, blood stem cells are filtered out of the donor’s bloodstream by circulating the blood through a machine that separates it into different components. In other cases, the marrow is extracted directly from a bone in the hip, the iliac crest, with a needle.
Działa to następująco. Najpierw pobiera się komórki macierzyste krwi od dawcy. Najczęściej filtruje się je przez maszynę, która dzieli pobraną krew na poszczególne składniki. W innym przypadku szpik pobiera się za pomocą igły bezpośrednio z talerza kości biodrowej. W międzyczasie biorca przygotowuje się na przeszczep.
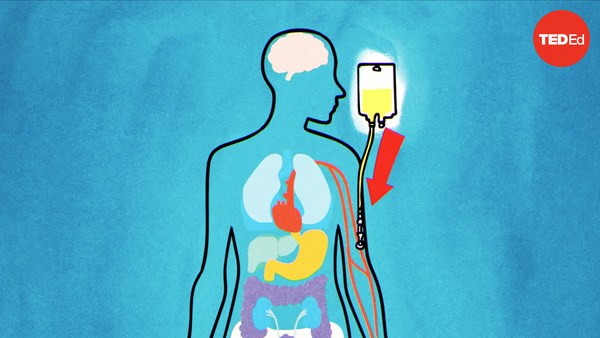
Meanwhile, the recipient prepares for the transplant. High doses of chemotherapy or radiation kill the patient’s existing marrow, destroying both malignant cells and blood stem cells. This also weakens the immune system, making it less likely to attack the transplanted cells. Then the donor cells are infused into the patient’s body through a central line. They initially circulate in the recipient’s peripheral bloodstream, but molecules on the stem cells, called chemokines, act as homing devices and quickly traffic them back to the marrow. Over the course of a few weeks, they begin to multiply and start producing new, healthy blood cells. Just a small population of blood stem cells can regenerate a whole body’s worth of healthy marrow.
Intensywna chemioterapia i naświetlania niszczą szpik chorego, usuwając zarówno komórki nowotworowe, jak i komórki macierzyste krwi. Osłabiają też układ odpornościowy, żeby nie atakował przeszczepionych komórek. Później komórki dawcy wprowadza się do ciała biorcy przez wkłucie centralne. Początkowo krążą w dużym krwiobiegu biorcy, ale chemokiny, części komórek macierzystych, działają jak nawigacja i wkrótce dostarczają nowe komórki do szpiku. Po kilku tygodniach zaczynają się dzielić i wytwarzać nową, zdrową krew. Nawet niewielka liczba komórek macierzystych krwi może odtworzyć naturalną ilość szpiku.
A bone marrow transplant can also lead to something called graft-versus-tumor activity, when new immune cells generated by the donated marrow can wipe out cancer cells the recipient’s original immune system couldn’t. This phenomenon can help eradicate stubborn blood cancers. But bone marrow transplants also come with risks, including graft-versus-host disease. It happens when the immune system generated by the donor cells attacks the patient’s organs. This life-threatening condition occurs in about 30–50% of patients who receive donor cells from anyone other than an identical twin, particularly when the stem cells are collected from the blood as opposed to the bone marrow.
Przeszczep szpiku może też prowadzić do tak zwanego efektu "przeszczep kontra nowotwór", kiedy komórki odpornościowe, wytwarzane przez przeszczepiony szpik usuwają komórki nowotworowe, czego nie mógł dokonać układ biorcy. To zjawisko pomaga pozbyć się złośliwych nowotworów krwi. Jednak przeszczepy szpiku są ryzykowne, bo może dojść do efektu "przeszczep kontra biorca". Pojawia się, gdy komórki odpornościowe dawcy atakują organy biorcy. Ten stan zagrażający życiu pojawia się w 30-50% przeszczepów, gdy szpik nie pochodzi od genetycznego bliźniaka, szczególnie gdy komórki macierzyste pobrano z krwi, a nie ze szpiku.
Patients may take immunosuppressant medications or certain immune cells may be removed from the donated sample in order to reduce the risk of graft-versus-host disease. But even if a patient avoids graft-versus-host disease, their immune system may reject the donor cells. So it’s crucial to find the best match possible in the first place.
Pacjenci mogą przyjmować leki osłabiające odporność, lub można usunąć z materiału dawcy niektóre komórki odpornościowe, żeby zredukować ryzyko konfliktu odpornościowego. Nawet jeśli chory próbuje go uniknąć, jego układ odpornościowy może odrzucić komórki dawcy. Dlatego ważne jest, żeby dawcę i biorcę dopasować do siebie jak najdokładniej.
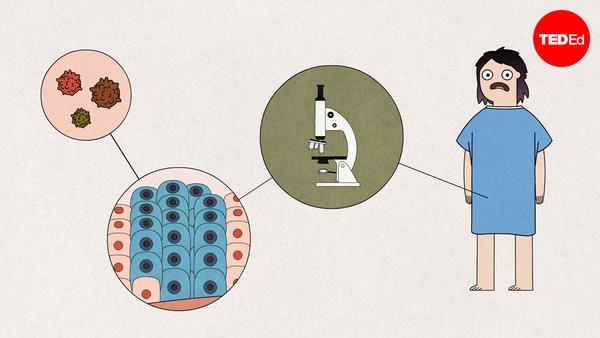
Key regions of the genetic code determine how the immune system identifies foreign cells. If these regions are similar in the donor and the recipient, the recipient’s immune system is more likely to accept the donor cells. Because these genes are inherited, the best matches are often siblings. But many patients who need a bone marrow transplant don’t have a matched family member. Those patients turn to donor registries of volunteers willing to offer their bone marrow.
Pewne części kodu genetycznego określają, jak układ odpornościowy zareaguje na obce komórki. Jeśli one są identyczne u dawcy i biorcy, jest większa szansa, że nie nastąpią powikłania. Dzięki dziedziczeniu genów najczęściej rodzeństwo jest najbardziej podobne. Jednak wielu pacjentów oczekujących na przeszczep nie ma członka rodziny mogącego być dawcą. Czekają wtedy na dawcę niespokrewnionego, gotowego oddać swój szpik.
All it takes to be on the registry is a cheek swab to test for a genetic match. And in many cases, the donation itself isn’t much more complicated than giving blood. It’s a way to save someone’s life with a resource that’s completely renewable.
Do rejestracji w bazie dawców potrzeba tylko wymazu z policzka. W wielu przypadkach oddanie szpiku nie jest trudniejsze od oddania krwi. Tak się ratuje życie ludzkie, oddając substancję, która się całkowicie odnawia.