At any given moment, trillions of cells are traveling through your blood vessels, sometimes circling the body in just one minute. Each of these cells has its origins deep in your bones. Bones might seem rock-solid, but they’re actually quite porous inside. Large and small blood vessels enter through these holes. And inside most of the large bones of your skeleton is a hollow core filled with soft bone marrow. Marrow contains fat and other supportive tissue, but its most essential elements are blood stem cells. These stem cells are constantly dividing. They can differentiate into red blood cells, white blood cells, and platelets, and send about hundreds of billions of new blood cells into circulation every day. These new cells enter the bloodstream through holes in small capillaries in the marrow. Through the capillaries, they reach larger blood vessels and exit the bone.
در هرلحظه، هزاران میلیارد سلول در رگهای ما در حال حرکت هستند، و گاهی اوقات در مدت یک دقیقه کل بدن ما را میچرخند. خاستگاه همه این سلولها استخوانها هستند. در نگاه اول، استخوانها بسیار سخت به نظر میرسند اما درون آنها پر از منافذ است. رگهای درشت و کوچک خون وارد همین منافذ میشوند. درون بیشتر استخوانهای درشت اسکلت بدن هستههایی توخالی دیده میشود که بهوسیله مغز استخوانی نرم پر شدهاند. مغز استخوان از چربی و سایر بافتهای پشتیبان تشکیل شده، اما مهمترین عناصر آن سلولهای خونی هستند. سلولهای خونی بدون وقفه تقسیم میشوند. آنها میتوانند سلولهای خونی قرمز، گلبولهای سفید و پلاکتهای متفاوتی ایجاد کنند، حتی به تعداد صدها میلیارد سلول خونی جدید را روزانه وارد گردش خون کنند. این سلولهای تازه از طریق منافذ موجود در مویرگهای کوچک مغز استخوان وارد جریان خون میشوند. از طریق مویرگها، به رگهای خونی بزرگتر میرسند و از استخوان خارج میشوند.
If there’s a problem with your blood, there’s a good chance it can be traced back to the bone marrow. Blood cancers often begin with genetic mutations in the stem cells. The stem cells themselves are not cancerous, but these mutations can interfere with the process of differentiation and result in malignant blood cells. So for patients with advanced blood cancers like leukemia and lymphoma, the best chance for a cure is often an allogeneic bone marrow transplant, which replaces the patient’s bone marrow with a donor’s.
اگر دچار مشکل خونی هستید، فرصت خوبی است که مشکل را گردن مغز استخوان خود بیاندازید. سرطان خون اغلب با جهشی ژنتیکی درون سلولهای خونی آغاز میشود. سلولها خودشان سرطانی نیستند، اما این جهشها میتوانند با دخالت در فرآیند تمایز سلولی منجر به شکلگیری سلولهای خونی سرطانی شوند. بنابراین برای بیمارانی که سرطان خون پیشرفته دارند مثل بیماران لوسمی و لنفوم، بهترین شیوه درمانی پیوند مغز استخوان به شیوه آلوژنیک است که در آن مغز استخوان اهداکننده جایگزین میشود.
Here’s how it works. First, blood stem cells are extracted from the donor. Most commonly, blood stem cells are filtered out of the donor’s bloodstream by circulating the blood through a machine that separates it into different components. In other cases, the marrow is extracted directly from a bone in the hip, the iliac crest, with a needle.
شیوه آن به این صورت است. در ابتدا، سلولهای خونی فرد اهداکننده را میگیرند. اغلب، سلولهای خونی فرد اهداکننده را با چرخاندن خون در یک دستگاه میگیرند که توانایی جداسازی اجزای خون را دارد. در موارد دیگر، مستقیماً مغز استخوان در لگن به نام ستیغ خاصرهای، را به وسیله یک سوزن میگیرند.
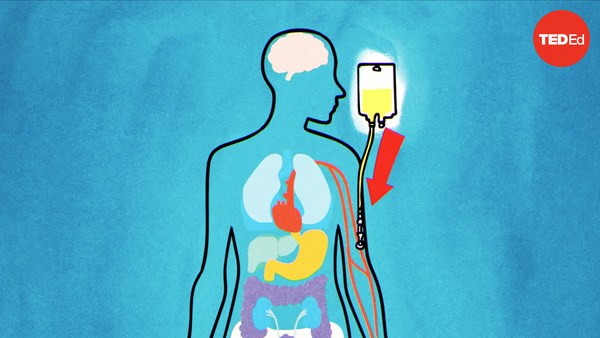
Meanwhile, the recipient prepares for the transplant. High doses of chemotherapy or radiation kill the patient’s existing marrow, destroying both malignant cells and blood stem cells. This also weakens the immune system, making it less likely to attack the transplanted cells. Then the donor cells are infused into the patient’s body through a central line. They initially circulate in the recipient’s peripheral bloodstream, but molecules on the stem cells, called chemokines, act as homing devices and quickly traffic them back to the marrow. Over the course of a few weeks, they begin to multiply and start producing new, healthy blood cells. Just a small population of blood stem cells can regenerate a whole body’s worth of healthy marrow.
با این حال، گیرنده برای پیوند آماده است. مقادیر بالای شیمیدرمانی یا اشعه نیز میتواند باعث از بین رفتن مغز استخوان، و نابودی سلولهای خونی و سرطانی شود. این عامل همچنین میتواند باعث ضعف سیستم ایمنی، بهمنظور حمله کمتر به سلولهای پیوند شده، باشد. سپس سلولهای فرد اهداکننده از طریق یک رشته مرکزی به بدن بیمار تزریق میشوند. این سلولها ابتدا در جریان خون گیرنده شروع به گردش میکنند، اما سلولهای بنیادی، دارای مولکولهایی به نام کموکین هستند که مانند راهنما سلولها را به مغز استخوان فوراً مخابره میکنند. بعد از چندین هفته، آنها شروع به تکثیر کرده و سلولهای سالم و جدیدی را میسازند. تنها تعداد اندکی از سلولهای بنیادی توانایی احیاء مغز استخوان بدن را دارند.
A bone marrow transplant can also lead to something called graft-versus-tumor activity, when new immune cells generated by the donated marrow can wipe out cancer cells the recipient’s original immune system couldn’t. This phenomenon can help eradicate stubborn blood cancers. But bone marrow transplants also come with risks, including graft-versus-host disease. It happens when the immune system generated by the donor cells attacks the patient’s organs. This life-threatening condition occurs in about 30–50% of patients who receive donor cells from anyone other than an identical twin, particularly when the stem cells are collected from the blood as opposed to the bone marrow.
گاهی اوقات پیوند مغز استخوان میتواند منجر به رخدادی به نام پیوند در مقابله با سلولهای سرطانی شود، سلولهای دفاعی جدیدی که توسط مغز استخوان اهدا شده ساخته شدند میتوانند باعث محو سلولهای سرطانی شوند که سیستم دفاعی گیرنده قادر به انجامش نبوده این پدیده میتواند باعث از بین رفتن سلولهای سرطانی سرکش شود. اما پیوند مغز استخوان میتواند مخاطرهآمیز هم باشد، مثل بیماری پیوند در مقابله با میزبان. این بیماری زمانی رخ میدهد که سیستم ایمنی ایجاد شده توسط سلولهای اهداکننده به اندامهای بیمار حمله میکنند. این وضعیت کشنده حدوداً بین ۳۰ الی ۵۰ درصد بیمارانی که از هر شخصی بهجز دوقلوهای یکسان سلول دریافت کردهاند رخ میدهد، خصوصاً زمانی که سلولهای بنیادی خون با مغز استخوان دارای مغایرت باشد.
Patients may take immunosuppressant medications or certain immune cells may be removed from the donated sample in order to reduce the risk of graft-versus-host disease. But even if a patient avoids graft-versus-host disease, their immune system may reject the donor cells. So it’s crucial to find the best match possible in the first place.
در اینگونه موارد بیماران با دریافت داروهای سرکوبکننده یا حذف گلبولهای سفید خاصی از خون اهداکننده کمتر در معرض خطر این بیماری قرار میگیرند. حتی در صورت رفع خطر این بیماری، سیستم ایمنی بدن ممکن است سلولهای اهداشده را پس بزند. بنابراین در مرحله اول، پیدا کردن شبیهترین سلول بسیار مهم است.
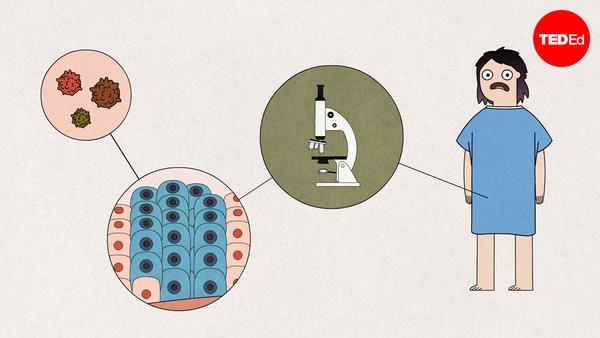
Key regions of the genetic code determine how the immune system identifies foreign cells. If these regions are similar in the donor and the recipient, the recipient’s immune system is more likely to accept the donor cells. Because these genes are inherited, the best matches are often siblings. But many patients who need a bone marrow transplant don’t have a matched family member. Those patients turn to donor registries of volunteers willing to offer their bone marrow.
مناطقی در کدهای ژنتیکی هستند که تعیین میکنند سیستم دفاعی بدن چگونه سلولهای بیگانه را شناسایی کند. اگر این مناطق در سلولهای گیرنده و اهداکننده مشابه باشند، سیستم ایمنی بدن گیرنده سلولها را میپذیرد. به علت موروثی بودن این ژنها، مشابهترین افراد برادران و خواهران هستند. گاهی اوقات بسیاری از افرادی که نیازمند پیوند بودند با هیچیک از اعضا خانواده مطابقت نداشتند. این بیماران به سراغ دفاتر داوطلبان اهدا رفته تا بتوانند اطلاعات خود را ارائه دهند.
All it takes to be on the registry is a cheek swab to test for a genetic match. And in many cases, the donation itself isn’t much more complicated than giving blood. It’s a way to save someone’s life with a resource that’s completely renewable.
تمام کاری که برای ثبت نیاز دارید یک تست معاینه دهانی برای یافتن تشابهات ژنتیکی است در بسیاری از موارد، اهدا عضو بسیار سادهتر از اهدا خون است. این کار، راهی است برای نجات زندگی دیگران و کاملاً قابل جبران است.