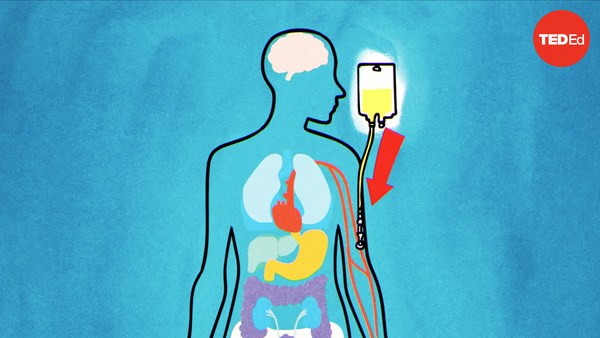
Κάθε στιγμή, τρισεκατομμύρια κυττάρων ταξιδεύουν μέσω των αιμοφόρων αγγείων σας, κάνοντας μερικές φορές τον γύρο του σώματος σε μόλις ένα λεπτό. Καθένα από αυτά τα κύτταρα έχει τις ρίζες του βαθιά στα οστά σας. Τα οστά μπορεί να φαίνονται στερεά, αλλά κανονικά είναι εσωτερικά πορώδεις Μεγάλα και μικρά αιμοφόρα αγγεία μπαίνουν μέσα σε αυτές τις τρύπες Στο εσωτερικό των περισσότερων από τα μεγάλα οστά του σκελετού σας Υπάρχει ένας εσωτερικός πυρήνας γεμάτο με μαλακό μυελό των οστών. Ο μυελός περιέχει λίπος και άλλους υποστηρικτικούς ιστούς, αλλά τα πιο σημαντικά στοιχεία του είναι βλαστοκύτταρα αίματος. Αυτά τα βλαστοκύτταρα διαιρούνται συνεχώς. Μπορούν να διαφοροποιήσουν σε ερυθρά αιμοσφαίρια, λευκά αιμοσφαίρια και αιμοπετάλια, και στέλνουν εκατοντάδες των νέων κυττάρων του αίματος σε κυκλοφορία καθημερινά. Αυτά τα νέα κύτταρα εισέρχονται στην κυκλοφορία του αίματος μέσω οπών σε μικρά τριχοειδή αγγεία στον μυελό. Μέσω των τριχοειδών αγγείων, φτάνουν σε μεγαλύτερα αιμοφόρα αγγεία και βγαίνουν από το οστό. Εάν υπάρχει κάποιο πρόβλημα με το αίμα σας, Ίσως υπάρχει μια ευκαιρία να γυρίσει πίσω στον μυελό των οστών Καρκίνοι του αίματος αρχίζουν συχνά με γενετικές μεταλλάξεις στα βλαστοκύτταρα. Τα ίδια τα βλαστοκύτταρα δεν είναι καρκινικά, αλλά αυτές οι μεταλλάξεις μπορούν να εμφανιστούν κατά τη διαφοροποίηση και να οδηγηθούν σε κακοήθη κύτταρα του αίματος. Έτσι για τους ασθενείς με προχωρημένους καρκίνους αίματος πχ. λευχαιμία ή λέμφωμα, καλή ευκαιρία για μια θεραπεία είναι συχνά η μεταμόσχευση μυελού των οστών, που αντικαθιστά τον μυελό των οστών του ασθενούς με ένα δότη. Αυτό δουλεύει με το ακόλουθο τρόπο Πρώτον, τα βλαστοκύτταρα του αίματος εξάγονται από τον δότη. Ποιο συχνά τα βλαστοκύτταρα φιλτράρονται από το αίμα του δότη. με την κυκλοφορία του αίματος μέσω μιας μηχανής που το χωρίζει σε διάφορα συστατικά. Σε άλλες περιπτώσεις, ο μυελός εξάγεται απευθείας από ένα οστό στο ισχίο, τη λεκάνη, με βελόνα. Εν τω μεταξύ, ο παραλήπτης προετοιμάζεται για τη μεταμόσχευση. Υψηλές δόσεις χημείας ή ακτινοβολίας σκοτώνουν τον υπάρχον μυελό του ασθενούς, Καταστρέφοντας τα κακοήθη κύτταρα και τα βλαστοκύτταρα του αίματος Αυτό επίσης εξασθενεί το ανοσοποιητικό σύστημα, καθιστώντας το λιγότερο πιθανό να προσβάλλουν τα μεταμοσχευμένα κύτταρα. Στη συνέχεια, κύτταρα του δότη εγχύονται στον ασθενή μέσω μιας κεντρικής γραμμής. Αρχικά κυκλοφορούσαν στο περιφερικό αίμα του λήπτη, αλλά μόρια στα βλαστοκύτταρα, οι χημειοκίνες, δρουν ως συσκευές υποδοχής και τα μεταφέρετε γρήγορα πίσω στον μυελό. Κατά τη διάρκεια μερικών εβδομάδων, αρχίζουν να πολλαπλασιάζονται και να παράγουν νέα, υγιή αιμοσφαίρια. Μόνο λίγα βλαστοκύτταρα αίματος μπορούν να αναγεννήσουν το σύνολο του υγιούς μυελού του σώματος. Μια μεταμόσχευση μυελού των οστών μπορεί επίσης να οδηγήσει σε κάτι που ονομάζεται δράση μοσχεύματος έναντι όγκου, όταν νέα ανοσοποιητικά κύτταρα που παράγονται από τον μυελού μπορούν να αποβάλουν καρκινικά κύτταρα που το ανοσοποιητικό του δεν μπορούσε. Αυτό το φαινόμενο μπορεί να βοηθήσει στην εξάλειψη επίμονου καρκίνου του αίματος. Αλλά μεταμοσχεύσεις μυελού των οστών έχουν και κινδύνους. συμπεριλαμβανομένης της ασθένειας μοσχεύματος έναντι ξενιστή. Αυτό συμβαίνει όταν το ανοσοποιητικό που παράγεται από τα κύτταρα του δότη προσβάλλει τα όργανα του ασθενούς. Αυτή η απειλητική για τη ζωή κατάσταση εμφανίζεται σε περίπου 30-50% των ασθενών που δέχονται κύτταρα δότη από ξένο εκτός από ένα ομοζυγωτικό δίδυμο ιδιαίτερα όταν τα βλαστοκύτταρα συλλέγονται από το αίμα σε αντίθεση με τον μυελό των οστών. Οι ασθενείς μπορεί να πάρουν ανοσοκατασταλτικά φάρμακα ή ορισμένα κύτταρα του ανοσοποιητικού να απομακρυνθούν από το δείγμα του δωρητή προκειμένου να μειωθεί ο κίνδυνος της νόσου μοσχεύματος έναντι ξενιστή. Αλλά ακόμα κι αν ένας ασθενής αποφεύγει τη νόσο αυτή το ανοσοποιητικό του σύστημα μπορεί να απορρίψει τα κύτταρα του δότη. Έτσι είναι σημαντικό να βρούμε τον καλύτερο δυνατό συνδυασμό. Βασικές περιοχές του γενετικού κώδικα καθορίζουν το πώς το ανοσοποιητικό αναγνωρίζει ξένα κύτταρα. Εάν αυτές οι περιοχές είναι παρόμοιες στον δότη και τον λήπτη, το ανοσοποιητικό σύστημα του λήπτη είναι πιθανότερο να δεχτεί ξένα κύτταρα. Επειδή τα γονίδια αυτά κληρονομούνται, οι συνδυασμοί είναι συχνά αδέλφια. Αλλά πολλοί ασθενείς που χρειάζονται μεταμόσχευση μυελού των οστών δεν έχουν συμβατό δότη στην οικογένεια Αυτοί οι ασθενείς απευθύνονται σε μητρώα δωρητών πρόθυμοι να προσφέρουν τον μυελό των οστών τους. Το μόνο που χρειάζεται για να μπεις στο μητρώο είναι υλικό από το μάγουλο για να εξεταστεί η συμβατότητα και σε πολλές περιπτώσεις, η ίδια η δωρεά δεν είναι πολύ πιο περίπλοκη από το να δώσεις αίμα. Έτσι σώζετε τη ζωή κάποιου με έναν ανανεώσιμο πόρο.
At any given moment, trillions of cells are traveling through your blood vessels, sometimes circling the body in just one minute. Each of these cells has its origins deep in your bones. Bones might seem rock-solid, but they’re actually quite porous inside. Large and small blood vessels enter through these holes. And inside most of the large bones of your skeleton is a hollow core filled with soft bone marrow. Marrow contains fat and other supportive tissue, but its most essential elements are blood stem cells. These stem cells are constantly dividing. They can differentiate into red blood cells, white blood cells, and platelets, and send about hundreds of billions of new blood cells into circulation every day. These new cells enter the bloodstream through holes in small capillaries in the marrow. Through the capillaries, they reach larger blood vessels and exit the bone. If there’s a problem with your blood, there’s a good chance it can be traced back to the bone marrow. Blood cancers often begin with genetic mutations in the stem cells. The stem cells themselves are not cancerous, but these mutations can interfere with the process of differentiation and result in malignant blood cells. So for patients with advanced blood cancers like leukemia and lymphoma, the best chance for a cure is often an allogeneic bone marrow transplant, which replaces the patient’s bone marrow with a donor’s. Here’s how it works. First, blood stem cells are extracted from the donor. Most commonly, blood stem cells are filtered out of the donor’s bloodstream by circulating the blood through a machine that separates it into different components. In other cases, the marrow is extracted directly from a bone in the hip, the iliac crest, with a needle. Meanwhile, the recipient prepares for the transplant. High doses of chemotherapy or radiation kill the patient’s existing marrow, destroying both malignant cells and blood stem cells. This also weakens the immune system, making it less likely to attack the transplanted cells. Then the donor cells are infused into the patient’s body through a central line. They initially circulate in the recipient’s peripheral bloodstream, but molecules on the stem cells, called chemokines, act as homing devices and quickly traffic them back to the marrow. Over the course of a few weeks, they begin to multiply and start producing new, healthy blood cells. Just a small population of blood stem cells can regenerate a whole body’s worth of healthy marrow. A bone marrow transplant can also lead to something called graft-versus-tumor activity, when new immune cells generated by the donated marrow can wipe out cancer cells the recipient’s original immune system couldn’t. This phenomenon can help eradicate stubborn blood cancers. But bone marrow transplants also come with risks, including graft-versus-host disease. It happens when the immune system generated by the donor cells attacks the patient’s organs. This life-threatening condition occurs in about 30–50% of patients who receive donor cells from anyone other than an identical twin, particularly when the stem cells are collected from the blood as opposed to the bone marrow. Patients may take immunosuppressant medications or certain immune cells may be removed from the donated sample in order to reduce the risk of graft-versus-host disease. But even if a patient avoids graft-versus-host disease, their immune system may reject the donor cells. So it’s crucial to find the best match possible in the first place. Key regions of the genetic code determine how the immune system identifies foreign cells. If these regions are similar in the donor and the recipient, the recipient’s immune system is more likely to accept the donor cells. Because these genes are inherited, the best matches are often siblings. But many patients who need a bone marrow transplant don’t have a matched family member. Those patients turn to donor registries of volunteers willing to offer their bone marrow. All it takes to be on the registry is a cheek swab to test for a genetic match. And in many cases, the donation itself isn’t much more complicated than giving blood. It’s a way to save someone’s life with a resource that’s completely renewable.