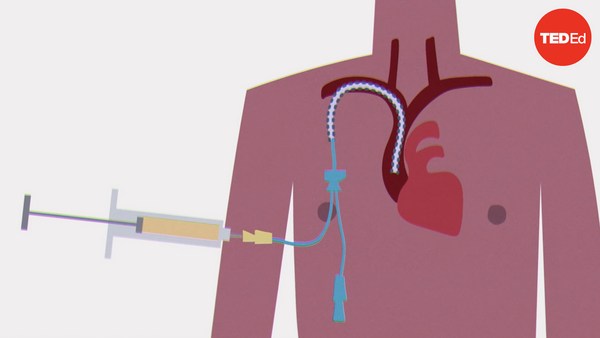
In 1881, doctor William Halsted rushed to help his sister Minnie, who was hemorrhaging after childbirth. He quickly inserted a needle into his arm, withdrew his own blood, and transferred it to her. After a few uncertain minutes, she began to recover.
În 1881, medicul William Halsted s-a grăbit să o ajute pe sora sa Minnie, care avea hemoragie după naștere. A introdus rapid un ac în brațul său, și-a scos propriul sânge, și l-a transfuzat ei. După câteva minute incerte, aceasta a început să-și revină.
Halsted didn’t know how lucky they’d gotten. His transfusion only worked because he and his sister happened to have the same blood type— something that isn’t guaranteed, even among close relatives.
Halsted nici nu știa ce noroc avuse. Transfuzia lui a funcționat doar pentru că se întâmplase ca el și sora lui să aibă aceeași grupă sanguină— ceea ce nu e garantat, nici măcar între rudele apropiate.
Blood types hadn’t been discovered by Halsted’s time, though people had been experimenting with transfusions for centuries— mostly unsuccessfully. In 1667, a French physician named Jean-Baptiste Denis became the first to try the technique on a human. Denis transfused sheep’s blood into Antoine Mauroy, a man likely suffering from psychosis, in the hopes that it would reduce his symptoms. Afterward, Mauroy was in good spirits. But after a second transfusion, he developed a fever, severe pain in his lower back, intense burning in his arm, and he urinated a thick, black liquid.
Grupele sanguine nu fusese descoperite pe vremea lui Halsted, chiar dacă oamenii au experimentat cu transfuziile secole întregi, deseori fără succes. În 1667, medicul francez Jean-Baptiste Denis a fost primul care a încercat această tehnică pe oameni. Denis transfuzase sânge de oaie lui Antoine Mauroy, un bărbat care probabil suferea de psihoză, în speranță că această transfuzie îi va reduce simptomele. Ulterior, Mauroy s-a simțit bine. Dar după o a doua transfuzie, a dezvoltat febră, dureri severe la nivel lombar, senzație intensă de arsură în braț și a urinat un lichid gros, negru.
Though nobody knew it at the time, these were the signs of a dangerous immune response unfolding inside his body. This immune response starts with the production of proteins called antibodies, which distinguish the body’s own cells from intruders. They do so by recognizing the foreign proteins, or antigens, embedded in an intruder’s cell membrane. Antibodies latch onto the antigens, signaling other immune cells to attack and destroy the foreign cells.
Deși nimeni nu știa la acea vreme, acestea erau semnele unui periculos răspuns imun al corpului său. Răspunsul imun începe cu producerea proteinelor numite anticorpi, care distinge celulele corpului de cele străine. Fac asta recunoscând proteinele străine, sau antigenele, încorporate în membrana celulară a intrusului. Anticorpii se agață de antigene, semnalând altor celule imunitare să atace și să distrugă celulele străine.
The destroyed cells are flushed from the body in urine. In extreme cases, the massive break down of cells causes clots in the bloodstream that disrupt the flow of blood to vital organs, overload the kidneys, and cause organ failure. Fortunately, Denis’s patient survived the transfusion. But, after other cross-species transfusions proved fatal, the procedure was outlawed across Europe, falling out of favor for several centuries.
Celulele distruse sunt eliminate din corp prin urină. În cazurile extreme, descompunerea masivă a celulelor cauzează cheaguri în fluxul sanguin ce împiedică irigarea organele vitale, supraîncărcând rinichii și cauzând insuficiență de organ. Din fericire, pacientul lui Denis a supraviețuit transfuziei. Dar, după ce alte transfuzii între specii s-au dovedit a fi fatale, procedura a fost interzisă în întreaga Europă, căzând în dizgrație timp de câteva secole.
It wasn’t until 1901 that Austrian physician Karl Landsteiner discovered blood types, the crucial step in the success of human to human blood transfusions. He noticed that when different types were mixed together, they formed clots. This happens when antibodies latch on to cells with foreign antigens, causing blood cells to clump together. But if the donor cells are the same blood type as the recipient’s cells, the donor cells won’t be flagged for destruction, and won’t form clumps.
Așa a fost până în 1901, când medicul austriac Karl Landsteiner a descoperit grupele sanguine, un pas crucial în succesul transfuziilor de sânge între oameni. El remarcase că se formau cheaguri când două tipuri diferite erau amestecate. Asta se întâmplă când anticorpii se agață de celulele cu antigene străine, cauzând aglutinarea celulelor sanguine. Dar când celulele donatorului au aceeași grupă ca a beneficiarului, celulele donatorului nu vor fi distruse și nu se vor forma cheaguri.
By 1907, doctors were mixing together small amounts of blood before transfusing it. If there were no clumps, the types were a match. This enabled them to save thousands of lives, laying the foundation for modern transfusions.
Până în 1907, medicii amestecau cantități mici de sânge înainte de a le transfuza. Dacă nu se formau cheaguri, grupurile se potriveau. Aceasta le-a permis să salveze mii de vieți, punând bazele trasfuziei moderne.
Up to this point, all transfusions had occurred in real time, directly between two individuals. That’s because blood begins to clot almost immediately after coming into contact with air— a defense mechanism to prevent excessive blood loss after injury.
Până în acest moment, toate transfuziile au avut loc în timp real, direct între două persoane. Asta pentru că sângele începe să se coaguleze aproape imediat după ce intră în contact cu aerul — un mecanism de apărare pentru a preveni pierderi excesive de sânge după rănire.
In 1914, researchers discovered that the chemical sodium citrate stopped blood coagulating by removing the calcium necessary for clot formation. Citrated blood could be stored for later use— the first step in making large scale blood transfusions possible. In 1916, a pair of American scientists found an even more effective anticoagulant called heparin, which works by deactivating enzymes that enable clotting. We still use heparin today.
În 1914, cercetătorii au descoperit că citratul de sodiu a oprit coagularea sângelui prin scoaterea calciului necesar formării cheagurilor. Sângele citrat poate fi depozitat pentru a fi utilizat mai târziu— primul pas în realizarea la scară largă a transfuziilor de sânge. În 1916, o pereche de oameni de știință americani găsise un anticoagulant mai bun numit heparină, ce dezactivează enzimele ce permit coagularea. Încă mai folosim heparina și astăzi.
At the same time, American and British researchers developed portable machines that could transport donor blood onto the battlefields of World War I. Combined with the newly-discovered heparin, medics safely stored and preserved liters of blood, wheeling it directly onto the battlefield to transfuse wounded soldiers.
În același timp, cercetătorii americani și britanici au dezvoltat aparate portabile care puteau transporta sângele donatorului pe fronturile Primului Război Mondial. Combinate cu heparina nou-descoperită, medicii au depozitat în siguranță și au conservat litri de sânge, trimițându-i direct pe câmpurile de luptă pentru a transfuza soldații răniți.
After the war, this crude portable box would become the inspiration for the modern-day blood bank, a fixture of hospitals around the world.
După război, această cutie portabilă va servi drept model pentru banca modernă de sânge,