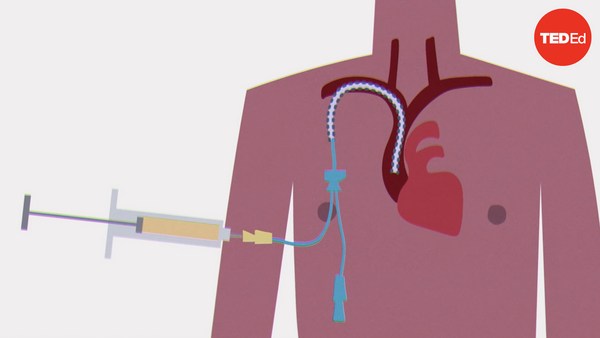
In 1881, doctor William Halsted rushed to help his sister Minnie, who was hemorrhaging after childbirth. He quickly inserted a needle into his arm, withdrew his own blood, and transferred it to her. After a few uncertain minutes, she began to recover.
1881. gadā ārsts Viljams Holsteds steidzās palīgā savai māsai Minnijai, kam pēc dzemdībām bija sākusies asiņošana. Viņš savā rokā ātri ievietoja adatu, paņēma no tās asinis un pārlēja viņai. Pēc dažām neziņas pilnām minūtēm viņa sāka justies labāk.
Halsted didn’t know how lucky they’d gotten. His transfusion only worked because he and his sister happened to have the same blood type— something that isn’t guaranteed, even among close relatives.
Holsteds nezināja, kā viņiem paveicies. Šī pārliešana bija veiksmīga vien tāpēc, ka viņam un māsai sagadīšanās pēc bija vienādas asinsgrupas, kas ne vienmēr gadās, pat tuvu radinieku starpā.
Blood types hadn’t been discovered by Halsted’s time, though people had been experimenting with transfusions for centuries— mostly unsuccessfully. In 1667, a French physician named Jean-Baptiste Denis became the first to try the technique on a human. Denis transfused sheep’s blood into Antoine Mauroy, a man likely suffering from psychosis, in the hopes that it would reduce his symptoms. Afterward, Mauroy was in good spirits. But after a second transfusion, he developed a fever, severe pain in his lower back, intense burning in his arm, and he urinated a thick, black liquid.
Asinsgrupas Holsteda laikā vēl nebija atklātas, lai gan cilvēki ar asins pārliešanu eksperimentēja jau gadu simtiem – visbiežāk neveiksmīgi. 1667. gadā franču ārsts Žans Batists Denī kļuva par pirmo, kas procedūru izmēģināja uz cilvēku. Denī pārlēja aitas asinis Antuānā Mauroā, cilvēkā, kas visticamāk cieta no psihozes, cerībā, ka tas mazinās viņa simptomus. Pēc tam Mauroā jutās labi. Taču pēc otrās asins pārliešanas viņam sākās drudzis, stipras sāpes muguras lejasdaļā, spēcīga dedzinoša sajūta rokā, un viņa urīns bija biezs un melnā krāsā.
Though nobody knew it at the time, these were the signs of a dangerous immune response unfolding inside his body. This immune response starts with the production of proteins called antibodies, which distinguish the body’s own cells from intruders. They do so by recognizing the foreign proteins, or antigens, embedded in an intruder’s cell membrane. Antibodies latch onto the antigens, signaling other immune cells to attack and destroy the foreign cells.
Lai gan neviens to tolaik nezināja, tā bija bīstama imūnsistēmas atbilde, kas veidojās viņa organismā. Šī imūnsistēmas atbilde sākas ar olbaltumvielu veidošanos, ko sauc par antivielām, kas atšķir paša ķermeņa šūnas no svešajām. Tās to dara, atpazīstot svešo šūnu membrānā esošās svešās olbaltumvielas jeb antigēnus. Antivielas piesaistās antigēniem, dodot signālu citām imūnsistēmas šūnām uzbrukt un svešās šūnas iznīcināt.
The destroyed cells are flushed from the body in urine. In extreme cases, the massive break down of cells causes clots in the bloodstream that disrupt the flow of blood to vital organs, overload the kidneys, and cause organ failure. Fortunately, Denis’s patient survived the transfusion. But, after other cross-species transfusions proved fatal, the procedure was outlawed across Europe, falling out of favor for several centuries.
Iznīcinātās šūnas ar urīnu tiek izvadītas no organisma. Smagos gadījumos milzīgais iznīcināto šūnu daudzums rada recekļus asinsvados, traucējot asinīm nokļūt dzīvībai svarīgos orgānos, pārslogojot aknas un izraisot orgānu mazspēju. Par laimi, Denī pacients asins pārliešanu pārcieta. Bet pēc tam, kad citas starpsugu asins pārliešanas izrādījās nāvējošas, procedūra Eiropā tika aizliegta, negūstot labvēlību vairāku gadsimtu garumā.
It wasn’t until 1901 that Austrian physician Karl Landsteiner discovered blood types, the crucial step in the success of human to human blood transfusions. He noticed that when different types were mixed together, they formed clots. This happens when antibodies latch on to cells with foreign antigens, causing blood cells to clump together. But if the donor cells are the same blood type as the recipient’s cells, the donor cells won’t be flagged for destruction, and won’t form clumps.
Tā tas bija līdz pat 1901. gadam, kad austriešu ārsts Karls Landšteiners atklāja asinsgrupas, izšķirošo soli panākumos asins pārliešanā no cilvēka cilvēkam. Viņš novēroja, ka, jaucot kopā dažādas asinsgrupas, tās veidoja recekļus. Tas notiek, ja antivielas saistās pie šūnām ar svešiem antigēniem, izraisot asinsšūnu salipšanu. Bet, ja donora šūnām ir tā pati asinsgrupa, kas saņēmējam, donora šūnas netiks iznīcinātas un neveidos recekļus.
By 1907, doctors were mixing together small amounts of blood before transfusing it. If there were no clumps, the types were a match. This enabled them to save thousands of lives, laying the foundation for modern transfusions.
Līdz 1907. gadam ārsti pirms asins pārliešanas sajauca nelielus tās daudzumus. Ja recekļi neveidojās, asinsgrupas bija atbilstošas. Tas ļāva viņiem glābt tūkstošiem dzīvību, liekot pamatu mūsdienu asins pārliešanai.
Up to this point, all transfusions had occurred in real time, directly between two individuals. That’s because blood begins to clot almost immediately after coming into contact with air— a defense mechanism to prevent excessive blood loss after injury.
Līdz pat šim laikam visas pārliešanas norisinājās reālā laikā, abiem cilvēkiem esot uz vietas. Tas notiek tāpēc, ka asinis nekavējoties sāk recēt nokļūstot saskarē ar gaisu – aizsardzības mehānisms, lai pasargātu no ievērojama asins zuduma pēc ievainojuma.
In 1914, researchers discovered that the chemical sodium citrate stopped blood coagulating by removing the calcium necessary for clot formation. Citrated blood could be stored for later use— the first step in making large scale blood transfusions possible. In 1916, a pair of American scientists found an even more effective anticoagulant called heparin, which works by deactivating enzymes that enable clotting. We still use heparin today.
1914. gadā zinātnieki atklāja, ka ķīmiskā viela nātrija citrāts aptur asins recēšanu, iznīcinot recēšanai vajadzīgo kalciju. Asinis ar citrāta piejaukumu varēja uzglabāt vēlākai lietošanai. Tas bija pirmais solis, lai liela apjoma asins pārliešana kļūtu iespējama. 1916. gadā vairāki amerikāņu zinātnieki izgudroja vēl iedarbīgāku pretsarecēšanas vielu – heparīnu, kas deaktivē recēšanu ierosinošus enzīmus. Mūsdienās mēs aizvien izmantojam heparīnu.
At the same time, American and British researchers developed portable machines that could transport donor blood onto the battlefields of World War I. Combined with the newly-discovered heparin, medics safely stored and preserved liters of blood, wheeling it directly onto the battlefield to transfuse wounded soldiers.
Tai pat laikā, amerikāņu un britu zinātnieki izgudroja pārvietojamas ierīces, kas spēja transportēt donoru asinis līdz 1. pasaules kara karalaukiem. Kopā ar jaunizgudroto heparīnu mediķi droši uzglabāja un saglabāja litriem asiņu, tās tieši nogādājot kaujas laukos pārliešanai ievainotajos karavīros.
After the war, this crude portable box would become the inspiration for the modern-day blood bank, a fixture of hospitals around the world.
Pēc kara šī raupjā pārvietojamā kaste kļuva par iedvesmu mūsdienu asins bankai, daudzās slimnīcās sastopamai palīgierīcei.