Your heart beats more than 100,000 times a day. In just a minute, it pumps over five liters of blood throughout your body. But unlike skin and bones, the heart has a limited ability to repair itself. So if this organ is severely damaged, there’s often only one medical solution: replacing it. Today, nearly 3,500 heart transplants are performed each year in a complex and intricate procedure with no room for error.
За сутки ваше сердце совершает более 100 000 ударов. А за минуту оно перекачивает более пяти литров крови по всему организму. Но в отличие от костей и кожных покровов больное сердце не способно полностью восстановиться. Поэтому при серьёзном кардиозаболевании зачастую единственным решением является трансплантация сердца. Каждый год проводится около 3 500 операций по пересадке сердца. Такая операция является чрезвычайно сложной, и любая ошибка может стоить пациенту жизни.
The process begins by testing potential recipients to ensure they’re healthy enough for this demanding operation. Doctors are especially concerned with identifying immunocompromising illnesses or any other conditions that could compromise a patient's chance of survival.
Поэтому потенциальные реципиенты прежде всего проходят обследование, в ходе которого принимается решение, сможет ли организм больного выдержать эту тяжелейшую операцию. Противопоказаниями являются болезни, ослабляющие иммунитет, и любые другие заболевания, увеличивающие риск осложнений и летального исхода.
The next step is to match an eligible recipient with a heart donor. Donors are often comatose patients with no chance of being resuscitated or victims of a fatal event whose hearts are still healthy. In both cases, these patients need to be registered as an organ donor or have their families give consent. And even when a heart is available, surgeons can’t just pair any donor with any recipient. The recipient’s immune system will view a transplanted heart as a foreign organism that must be attacked. So doctors need to match recipients with donors that share their blood type and have similar antigens.
На следующем этапе осуществляется подбор донора. Донорами, как правило, являются пациенты, находящиеся в коме, вероятность выживания которых равна нулю. Или жертвы несчастных случаев, сердце которых не пострадало. И те, и другие должны быть зарегистрированы в качестве доноров органов, однако согласие на пересадку могут дать и их родственники. Но даже если донорское сердце найдено, хирурги не могут пересадить его любому пациенту. Иммунная система человека отвергнет пересаженное сердце, как и любой другой инородный орган. Поэтому необходимо найти такого реципиента, который будет совместим с донором по группе крови и обладать схожими антигенами.
If a match can be made, the surgery can begin. Once the donor's heart is confirmed to be healthy, the organ is immersed in an ice slush and injected with a solution to induce cardiac arrest. These treatments stop the heart from pumping to ensure it can be removed cleanly. Surgeons then place the organ in a mix of cold saline and preservation solution.
Когда пара донор—реципиент подобрана, можно приступать к операции. Убедившись, что сердце донора подходит для операции, врачи окружают его ледяной шугой и, сделав специальную инъекцию, вызывают остановку сердца. Эти меры принимаются, чтобы сердце перестало биться и его можно было аккуратно вынуть из тела донора. Затем хирурги помещают трансплантат в раствор солёной ледяной воды и консервирующей жидкости.
This is when the clock starts. Disconnected from its blood supply, the heart’s cells start taking on damage from lack of oxygen. The organ will only remain viable outside the body for a few hours, so it needs to reach its recipient as fast as possible.
С этого момента начинается отсчёт времени. Без кровоснабжения кислород не поступает в клетки сердца, и они начинают отмирать. Вне организма сердце остаётся жизнеспособным всего несколько часов, поэтому необходимо привезти орган в клинику реципиента как можно скорее.
Once the heart arrives, the recipient is put under general anesthesia. The surgeon makes an incision down the length of the chest, cutting through the breastbone to separate the rib cage and expose the heart. To keep blood flowing while they remove the damaged organ, surgeons use a cardiopulmonary bypass machine. This takes over the heart's job, generating enough force to push blood through the patient's circulatory system.
Как только сердце доставлено, больного помещают под общую анестезию. Хирург выполняет вертикальный разрез в области грудины, отделяет грудную кость, раскрывает грудную клетку и таким образом получает доступ к сердцу. Затем пациента подключают к аппарату для шунтирования сердца и лёгких, что позволяет поддерживать кровообращение во время удаления больного органа. Этот аппарат фактически берёт на себя функцию сердца. Он обладает достаточной силой, чтобы прокачивать кровь через кровеносную систему пациента.
After the old heart is removed, the surgeon begins sewing the donor heart into place. This is an incredibly precise process, where each blood vessel and artery must be carefully attached to avoid leaks. The procedure can last several hours, potentially longer if there’s scar tissue from previous surgeries. Once it’s finished, the bypass machine is turned off and blood is allowed to flow into the aorta. Doctors carefully monitor the new heart to ensure it’s beating on its own before sewing the recipient back up.
Удалив больное сердце, хирург заменяет его донорским. Это очень тонкая работа, во время которой хирург подсоединяет все кровеносные сосуды и артерию, стараясь не допустить кровоизлияния. Операция может продлиться несколько часов или дольше, если в грудной полости есть рубцы от предыдущих операций. Наконец аппарат, обеспечивающий искусственное кровообращение, отключается, и возобновляется естественная циркуляция крови. Врачи продолжают внимательно наблюдать за трансплантатом. Убедившись, что сердце бьётся самостоятельно, они закрывают грудную клетку.
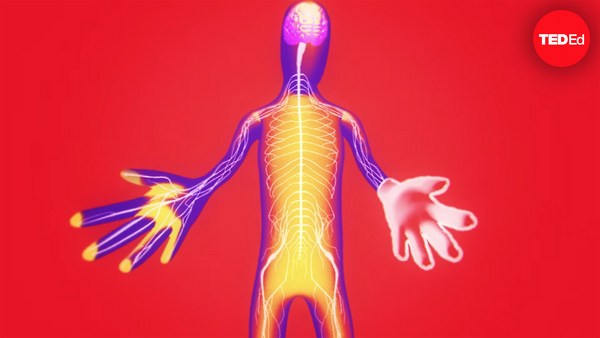
Even after the procedure is complete, there's still work to be done. Surgeons are unable to directly connect the heart to the recipient’s nervous system, and it can take years for the body to fully innervate the new organ. During this period, the transplanted organ has a higher resting heart rate and risk of stroke, making exercise difficult and dangerous. And since it’s incredibly rare to find a perfect match between donor and recipient, the immune system will also have some response to the new heart. Immunosuppressive drugs can help manage the risk of rejection, but they also leave patients open to contracting dangerous infections. It requires constant monitoring and testing to balance these two concerns.
Операция завершена, но восстановительный процесс только начинается. Соединить новое сердце с нервной системой реципиента хирургическим путём невозможно. Этот процесс должен проходить естественным образом и может занять годы. Всё это время частота сердечных сокращений нового органа остаётся повышенной, возрастает риск инсульта, а физическая нагрузка может оказаться опасной. И поскольку найти абсолютно совместимую пару донор-реципиент практически невозможно, иммунная система реципиента неизбежно начнёт атаковать новый орган. Снизить риск отторжения помогают иммунодепрессанты, однако в результате приёма этих медикаментов организм становится более уязвимым к опасной инфекции. Поэтому, чтобы не допустить осложнений, пациент должен оставаться под постоянным наблюдением врачей.
Despite these challenges, about 70% of heart transplant recipients survive for at least five years after the operation, and just over 20% live another 20 years. So when this procedure is successful, it's truly lifesaving. Unfortunately, people in developing countries are often unable to access this surgery, and many viable hearts can’t be donated due to legal and regulatory issues. Thousands of people remain on waiting lists, and many are never able to find a suitable donor.
Несмотря на все сложности, с которыми сопряжена операция, продолжительность жизни около 70% реципиентов составляет минимум пять лет, и более 20% пациентов могут прожить ещё 20 лет. То есть, если операция проходит успешно, она даёт больному шанс на новую жизнь. К сожалению, в развивающихся странах у многих больных нет возможности сделать такую операцию, а у потенциальных доноров — завещать своё здоровое сердце из-за отсутствия юридических и законодательных норм. Тысячи людей ждут своей очереди на трансплантацию, но для многих подходящий донор так никогда и не будет найден.