Η καρδιά σου χτυπά πάνω από 100.000 φορές τη μέρα. Σε ένα μόλις λεπτό διοχετεύει πάνω από πέντε λίτρα αίματος στο σώμα σου. Αντίθετα με το δέρμα και τα κόκαλα, η καρδιά δεν επουλώνεται μόνη της. Έτσι, εάν αυτό το όργανο υποστεί σοβαρή βλάβη, μόνο μία ιατρική λύση υπάρχει: να αντικατασταθεί. Σήμερα πραγματοποιούνται περίπου 3.500 μεταμοσχεύσεις καρδιάς κάθε χρόνο σε μία ιδιαίτερη πολύπλοκη διαδικασία χωρίς κανένα περιθώριο λάθους.
Your heart beats more than 100,000 times a day. In just a minute, it pumps over five liters of blood throughout your body. But unlike skin and bones, the heart has a limited ability to repair itself. So if this organ is severely damaged, there’s often only one medical solution: replacing it. Today, nearly 3,500 heart transplants are performed each year in a complex and intricate procedure with no room for error.
Η διαδικασία ξεκινά με τη δοκιμή των υποψήφιων παραληπτών, για να βεβαιωθούν πως είναι αρκετά υγιείς γι′ αυτήν την απαιτητική εγχείρηση. Είναι σημαντικό για τους γιατρούς να ανιχνεύσουν ανοσοκατασταλτικές ασθένειες ή άλλες συνθήκες που θα μπορούσαν να μειώσουν τις πιθανότητες επιβίωσης.
The process begins by testing potential recipients to ensure they’re healthy enough for this demanding operation. Doctors are especially concerned with identifying immunocompromising illnesses or any other conditions that could compromise a patient's chance of survival.
Το επόμενο βήμα είναι η αντιστοίχιση του πιθανού παραλήπτη με τον δότη. Οι δότες είναι συνήθως ασθενείς σε κώμα, χωρίς ελπίδα να επανέλθουν, ή θύματα θανατηφόρων συμβάντων που οι καρδιές τους είναι ακόμα υγιείς. Και στις δύο περιπτώσεις, οι ασθενείς πρέπει να είναι δότες οργάνων ή να έχουν συμφωνήσει οι οικογένειες. Κι ακόμα όταν μια καρδιά είναι διαθέσιμη, οι χειρουργοί δεν μπορούν να ταιριάξουν κάθε δότη με κάθε παραλήπτη. Το ανοσοποιητικό σύστημα του παραλήπτη θα αναγνωρίσει τη μεταμοσχευμένη καρδιά ως έναν ξένο οργανισμό που πρέπει να καταπολεμηθεί. Οπότε, οι γιατροί πρέπει να ταιριάξουν παραλήπτες με δότες κοινής ομάδας αίματος και παρόμοια αντιγόνα.
The next step is to match an eligible recipient with a heart donor. Donors are often comatose patients with no chance of being resuscitated or victims of a fatal event whose hearts are still healthy. In both cases, these patients need to be registered as an organ donor or have their families give consent. And even when a heart is available, surgeons can’t just pair any donor with any recipient. The recipient’s immune system will view a transplanted heart as a foreign organism that must be attacked. So doctors need to match recipients with donors that share their blood type and have similar antigens.
Αν μπορεί να γίνει η αυτό, μπορεί να ξεκινήσει η εγχείρηση. Όταν επιβεβαιωθεί πως η καρδιά του δότη είναι υγιής, το όργανο εμβυθίζεται σε μισολιωμένο πάγο, και του χορηγείται ένα διάλυμα που θα προκαλέσει καρδιακή ανακοπή. Αυτές οι αγωγές σταματάνε τον χτύπο της καρδιάς προκειμένου να αφαιρεθεί σωστά. Μετά, οι χειρουργοί βάζουν το όργανο σε ένα μείγμα κρύου αλατούχου διαλύματος και διαλύματος διατήρησης.
If a match can be made, the surgery can begin. Once the donor's heart is confirmed to be healthy, the organ is immersed in an ice slush and injected with a solution to induce cardiac arrest. These treatments stop the heart from pumping to ensure it can be removed cleanly. Surgeons then place the organ in a mix of cold saline and preservation solution.
Έτσι ξεκινά αντίστροφα ο χρόνος. Αφού πλέον δεν αιματώνονται, τα κύτταρα της καρδιάς αρχίζουν να ζημιώνονται από την έλλειψη οξυγόνου. Το όργανο θα παρεμείνει βιώσιμο εκτός σώματος μόνο για λίγες ώρες, οπότε πρέπει να φτάσει στον παραλήπτη το συντομότερο δυνατόν.
This is when the clock starts. Disconnected from its blood supply, the heart’s cells start taking on damage from lack of oxygen. The organ will only remain viable outside the body for a few hours, so it needs to reach its recipient as fast as possible.
Μόλις φτάσει η καρδιά, ο παραλήπτης θα υποβληθεί σε γενική αναισθησία. Ο χειρουργός θα κάνει μία τομή κατά μήκος του θώρακα, κόβοντας τον θώρακα για να χωρίσει τον θωρακικό κλωβό και να αποκαλύψει την καρδιά. Για να συνεχίσει να ρέει αίμα, όσο αφαιρούν το κατεστραμμένο όργανο, οι χειρουργοί χρησιμοποιούν ένα bypass καρδιοαναπνευστικό μηχάνημα. Αυτό λειτουργεί στη θέση της καρδιάς, διοχετεύοντας το αίμα με αρκετή πίεση στο κυκλοφορικό σύστημα του ασθενή.
Once the heart arrives, the recipient is put under general anesthesia. The surgeon makes an incision down the length of the chest, cutting through the breastbone to separate the rib cage and expose the heart. To keep blood flowing while they remove the damaged organ, surgeons use a cardiopulmonary bypass machine. This takes over the heart's job, generating enough force to push blood through the patient's circulatory system.
Μόλις αφαιρεθεί η παλιά καρδιά, ο χειρουργός αρχίζει να ράβει την καρδιά του δότη στη θέση αυτή. Πρόκειται για μια λεπτομερή διαδικασία, όπου κάθε αγγείο και αρτηρία πρέπει να προσκολληθούν για να αποφευχθούν διαρροές. Η διαδικασία μπορεί να διαρκέσει αρκετές ώρες, και παραπάνω, αν υπάρχει ουλώδης ιστός από προηγούμενες επεμβάσεις. Μόλις ολοκληρωθεί, το μηχάνημα bypass θα απενεργοποιηθεί και το αίμα θα μπορεί να ρέει στην αορτή. Οι γιατροί θα παρακολουθήσουν προσεκτικά τη νέα καρδιά για να βεβαιωθούν πως χτυπά πριν ράψουν τον παραλήπτη.
After the old heart is removed, the surgeon begins sewing the donor heart into place. This is an incredibly precise process, where each blood vessel and artery must be carefully attached to avoid leaks. The procedure can last several hours, potentially longer if there’s scar tissue from previous surgeries. Once it’s finished, the bypass machine is turned off and blood is allowed to flow into the aorta. Doctors carefully monitor the new heart to ensure it’s beating on its own before sewing the recipient back up.
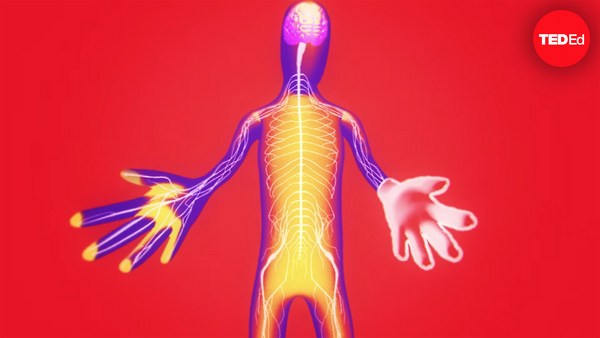
Μετά την ολοκλήρωση της διαδικασίας, υπάρχει περαιτέρω δουλειά. Οι χειρουργοί δεν μπορούν να συνδέσουν απευθείας την καρδιά με το νευρικό σύστημα του παραλήπτη, και μπορεί να πάρει χρόνια στο σώμα να εννευρώσει το νέο όργανο. Σ′ αυτήν την περίοδο, το μοσχευμένο όργανο έχει υψηλότερους παλμούς σε ηρεμία και μεγάλο ρίσκο εγκεφαλικού, κάνοντας την άσκηση δύσκολη κι επικίνδυνη. Κι αφού είναι πολύ σπάνιο να βρεθεί τέλεια αντιστοιχία μεταξύ δότη και παραλήπτη, το ανοσοποιητικό σύστημα θα δρα κάπως εναντίον της νέας καρδιάς. Τα ανοσοκατασταλτικά φάρμακα μπορούν να μειώσουν το ρίσκο απόρριψης, αλλά κάνουν τον ασθενή ευάλωτο σε επικίνδυνες λοιμώξεις. Θέλει συνεχή παρακολούθηση και εξετάσεις για να τεθούν οι ανησυχίες υπό έλεγχο.
Even after the procedure is complete, there's still work to be done. Surgeons are unable to directly connect the heart to the recipient’s nervous system, and it can take years for the body to fully innervate the new organ. During this period, the transplanted organ has a higher resting heart rate and risk of stroke, making exercise difficult and dangerous. And since it’s incredibly rare to find a perfect match between donor and recipient, the immune system will also have some response to the new heart. Immunosuppressive drugs can help manage the risk of rejection, but they also leave patients open to contracting dangerous infections. It requires constant monitoring and testing to balance these two concerns.
Παρά τις δυσκολίες,
Despite these challenges, about 70% of heart transplant recipients survive
περίπου το 70% των παραληπτών μοσχεύματος καρδιάς επιβιώνουν για πάνω από πέντε χρόνια μετά την εγχείρηση και λίγο πάνω από 20% για άλλα 20 χρόνια. Όταν αυτή η διαδικασία είναι επιτυχής, πραγματικά σώζει ζωές. Δυστυχώς, οι άνθρωποι στις αναπτυσσόμενες χώρες δεν μπορούν να έχουν πρόσβαση σε εγχείρηση, και πολλές βιώσιμες καρδιές δεν μπορούν να δωριστούν λόγω νομικών θεμάτων. Χιλιάδες άνθρωποι θα παραμείνουν σε λίστες αναμονής, και πολλοί δεν θα μπορέσουν ποτέ να βρουν συμβατό δότη.
for at least five years after the operation, and just over 20% live another 20 years. So when this procedure is successful, it's truly lifesaving. Unfortunately, people in developing countries are often unable to access this surgery, and many viable hearts can’t be donated due to legal and regulatory issues. Thousands of people remain on waiting lists, and many are never able to find a suitable donor.