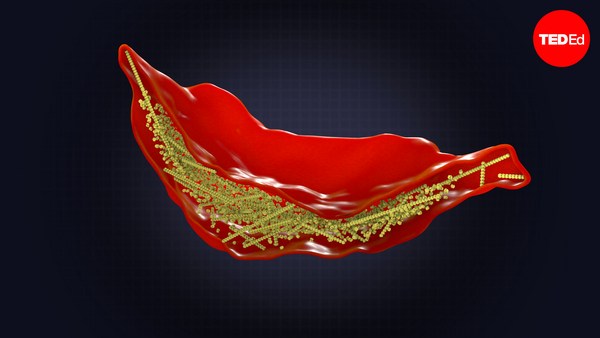
The world is getting closer to achieving one of the most important public health goals of our time: eradicating HIV. And to do this, we won’t even have to cure the disease. We simply have to stop HIV from being transmitted until eventually it fizzles out.
O mundo está mais próximo de alcançar um dos objetivos mais importantes de saúde pública de nossa era: erradicar o HIV. Para isso, nem sequer precisaremos curar a doença. Só precisamos impedir que o HIV seja transmitido até que, por fim, ele desapareça.
Once, this goal would have seemed impossible. HIV has caused millions of deaths and is one of the most devastating diseases that humanity has ever known. But we’re now at a point where new advances such as one-pill, once-a-day medications are helping us tackle HIV in effective ways.
No passado, esse objetivo pareceria impossível. O HIV já causou milhões de mortes e é uma das doenças mais terríveis que a humanidade já viu. Mas hoje estamos em um momento em que novos avanços, como a pílula única, a medicação uma vez ao dia, têm nos ajudado a reagir de forma eficaz contra o HIV.
HIV is a retrovirus– meaning it integrates copies of itself into an infected cell’s DNA, allowing it to replicate and infect other cells. HIV has evolved numerous ways to evade the human immune system, which makes it difficult to cure.
O HIV é um retrovírus, o que significa que ele insere cópias de si mesmo no DNA das células infectadas permitindo a ele se replicar e infectar outras células. O HIV desenvolveu diversas formas de driblar o sistema imunológico, o que o torna difícil de curar.
But by developing ways to block HIV replication, we can stop the spread of HIV itself. That’s where antiretrovirals– a.k.a. ARVs– come in. ARVs are a group of drugs which work in different ways to combat HIV. Some block HIV’s access into immune cells, and others work by stopping the virus itself from replicating.
Mas, ao desenvolver formas de bloquear a replicação do HIV, podemos deter sua multiplicação. É aí que entram os antirretrovirais, também conhecidos como ARVs. Os ARVs são um grupo de medicamentos que atuam de formas diferentes no combate ao HIV. Alguns impedem que o HIV entre nas células imunológicas, e outros impedem que o vírus se replique.
ARVs also work preventatively in people who don’t have HIV. This type of approach is called pre-exposure prophylaxis, or PrEP. PrEP works by accumulating in a person’s body and preventing HIV from establishing itself. That means an HIV-negative person who may be at risk of contracting the disease can take certain ARVs to protect themselves, before they become exposed.
Os ARVs também atuam de forma preventiva em pessoas que não têm HIV. Esse tipo de abordagem se chama profilaxia pré-exposição, ou PrEP. A PrEP atua ao se acumular no corpo da pessoa, impedindo que o HIV se estabeleça. Isso significa que uma pessoa soronegativa que venha a correr o risco de contrair o vírus pode tomar alguns ARVs como prevenção, antes da exposição ao vírus.
Here’s where it gets especially interesting: In people with HIV, ARVs can also dramatically reduce HIV transmission. This is called “Treatment as Prevention.”
O mais interessante é o seguinte: em soropositivos, os ARVs também reduzem drasticamente a transmissão do HIV. É o chamado "tratamento preventivo".
On a global scale, this has the potential to end the HIV epidemic. It’s based on the idea that someone with HIV who takes ARV’s can lower the virus level in their bodies until it becomes undetectable. That doesn’t mean the virus is gone; it could still be lurking within cells, ready to reactivate if treatment stops. But so long as it’s kept dormant with drugs, HIV remains undetectable. And when HIV is undetectable, it’s untransmittable, too.
Em escala global, ele pode dar um fim à epidemia de HIV. Trata-se da ideia de que alguém com HIV que toma os ARVs pode baixar a carga viral no corpo a ponto de ele se tornar indetectável. Não significa que o vírus se foi. Ele ainda pode estar escondido nas células, pronto para se reativar se o tratamento for interrompido. Mas, desde que fique adormecido com a medicação, o HIV permanece indetectável. Quando o HIV fica indetectável, também se torna intransmissível.
In theory this means that by testing everyone who’s at risk of HIV and treating those who test positive, we could stop transmission and eventually eradicate HIV.
Em teoria, significa que, fazendo o teste em todos que correm risco de infecção e tratando aqueles com resultado positivo, poderíamos deter a transmissão e, enfim, erradicar o HIV.
In the real world, however, things are more complex. Many at-risk HIV negative people across the world do not have access to PrEP or ARVs, and those who are HIV positive may experience challenges to taking ARVs. These problems are often greatest in countries where the burden of HIV is highest. Getting these medications depends on access to a functioning healthcare system– and this isn’t something everyone has. That’s part of the reason why stopping the spread of HIV for good will require a significant investment of resources to improve those systems. One study carried out by the UNAIDS estimated that between 20-30 billion dollars per year would be needed to achieve a nearly 90% reduction in new HIV infections by 2030. This investment would ensure more people would get tested in the first place, and more would be able to access and maintain treatment. Achieving this goal and improving healthcare in general is in everyone’s best interest, from individual people to society as a whole.
No mundo real, porém, as coisas são mais complicadas. Muitas pessoas soronegativas em risco em todo o mundo não têm acesso à PrEP ou aos ARVs, e os soropositivos, às vezes, enfrentam dificuldades para tomar os ARVs. Esses problemas normalmente são piores em países onde o número de infectados é maior. Receber essa medicação depende de acesso a um sistema de saúde que funcione, e nem todo mundo tem isso. Essa é uma das razões pela qual deter o HIV para sempre exigirá um investimento significativo na melhoria desses sistemas. Um estudo realizado pela UNAIDS mostrou que algo entre US$ 20 bilhões e US$ 30 bilhões por ano seriam necessários para se alcançar uma redução de quase 90% em novas infecções por HIV até 2030. Esse investimento garantiria que mais pessoas fariam o teste e mais pessoas teriam acesso ao tratamento e poderiam mantê-lo. Alcançar esse objetivo e melhorar a assistência médica em geral é do interesse de todos, desde indivíduos à sociedade como um todo.
We have roadmaps that could allow us to bring the HIV epidemic to an end in the near future, with the possibility of eradicating the disease altogether several generations in the future. In the period from 1996 to 2017 we almost halved the number of new HIV infections, and for the millions of people who still live with the virus, ARV treatments enable most to lead long and healthy lives. With continued and increased investments, we can get transmission rates low enough to end HIV once and for all. A world without HIV is no longer inconceivable: it’s closer than ever.
Temos roteiros que podem nos ajudar a pôr um fim à epidemia de HIV no futuro próximo, com a possibilidade de erradicar a doença em algumas gerações. No período de 1996 a 2017, reduzimos quase pela metade o número de novas infecções por HIV e, no caso das milhões de pessoas que ainda vivem com o vírus, os tratamentos com ARVs possibilitam que a maioria viva bastante e com saúde. Com investimentos maiores e contínuos, poderemos baixar as taxas de transmissão o suficiente para acabar com o HIV. Um mundo sem o HIV não é mais inconcebível. Na verdade, está mais perto do que nunca.