In 1978, Louise Brown became the world's first baby to be born by in vitro fertilization, or IVF. Her birth revolutionized the field of reproductive medicine. Given that approximately one in eight heterosexual couples has difficulty conceiving, and that homosexual couples and single parents often need clinical help to make a baby, the demand for IVF has been growing. IVF is so common, that more than 5 million babies have been born through this technology.
루이스 브라운은 1978년에 세계 최초로 시험관 수정, 즉 체외수정으로 태어난 아기입니다. 그녀의 탄생은 생식 의학계에 혁명을 일으켰습니다. 대략 여덟 쌍의 이성 부부 중 한 부부가 아이를 가지는데 어려움을 겪는 것과, 동성 부부들과 한 부모 가정이 아이를 가지는데 의학의 도움을 필요로 하는 것을 고려하면 체외수정의 수요는 계속 증가하고 있습니다. 지금까지 5백만명 이상의 아기가 체외수정으로 탄생할 정도로 이제는 흔한 일입니다.
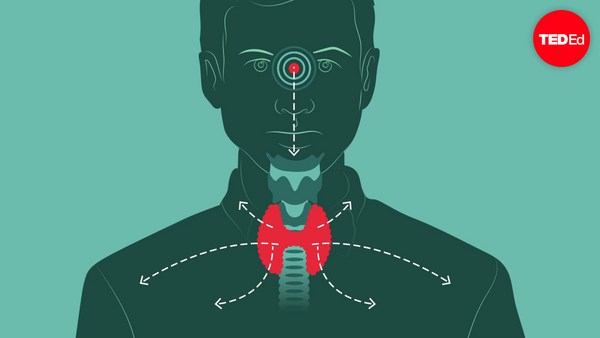
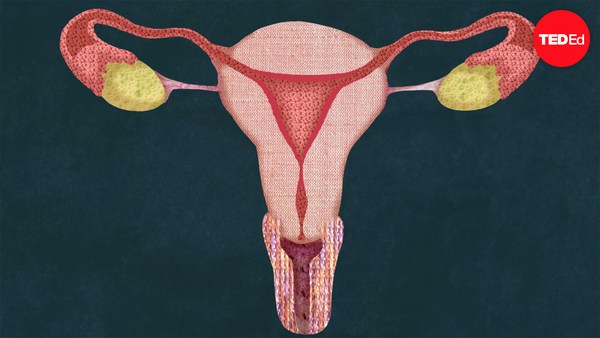
IVF works by mimicking the brilliant design of sexual reproduction. In order to understand IVF, we first need to take a look at the natural process of baby making. Believe it or not, it all starts in the brain. Roughly fifteen days before fertilization can happen, the anterior pituitary gland secretes follicle stimulating hormone, FSH, which ripens a handful of follicles of the ovary that then release estrogen. Each follicle contains one egg, and on average, only one follicle becomes fully mature. As it grows and continues to release estrogen, this hormone not only helps coordinate growth and preparation of the uterus, it also communicates to the brain how well the follicle is developing. When the estrogen level is high enough, the anterior pituitary releases a surge of luteinizing hormone, LH, which triggers ovulation and causes the follicle to rupture and release the egg.
체외수정은 유성 생식의 뛰어난 설계를 모방하여 이루어집니다. 체외수정을 이해하기 위해서는 일단 자연적으로 아기를 잉태하는 과정을 살펴봐야 합니다. 믿거나 말거나, 그 일은 뇌속에서 시작됩니다. 수정이 가능한 상태가 되기 대략 15일 전 쯤에 뇌하수체전엽은 난소의 난포를 성숙시키는 난포자극호르몬(FSH)을 분비하여 에스트로겐을 방출하게 합니다. 하나의 여포는 하나의 난자를 가지고 있으며 평균적으로 한 개의 여포만이 완전히 성숙하게 됩니다. 여포가 성장하면서 계속 에스트로겐을 방출하는데 이 호르몬은 자궁의 성장과 준비를 조절할 뿐만 아니라 여포가 잘 발달하고 있는지를 뇌가 알 수 있게 해줍니다. 에스트로겐 수치가 충분히 높아지면 하수체 전엽은 황체형성호르몬(LH)을 폭발적으로 배출하는데 이로써 배란이 이루어져서 여포가 찢어지고 난자가 풀려나오게 됩니다.
Once the egg leaves the ovary, it is directed into the Fallopian tube by the finger-like fimbriae. If the egg is not fertilized by sperm within 24 hours, the unfertilized egg will die, and the entire system will reset itself, preparing to create a new egg and uterine lining the following month.
난자가 난소에서 나오게 되면 손가락 모양의 핌브리아를 따라서 나팔관으로 향합니다 24시간 안에 난자가 정자와 만나 수정을 하지 않으면 수정하지 못한 난자는 죽게되고 전체 시스템은 초기화되어 다음 달을 위하여 난자와 자궁을 새로이 준비합니다.
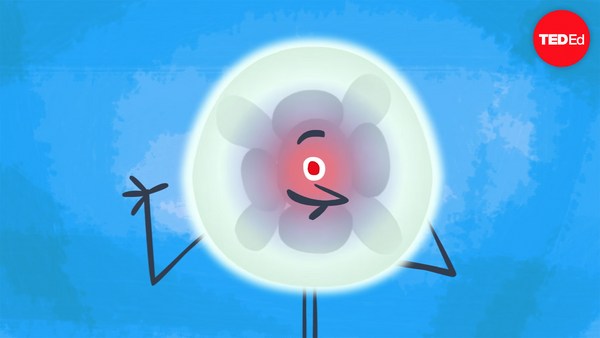
The egg is the largest cell in the body and is protected by a thick, extracellular shell of sugar and protein called the zona pellucida. The zona thwarts the entry and fusion of more than one sperm, the smallest cell in the body.
난자는 사람의 몸 안에서 가장 큰 세포이며 당과 단백질로 이루어진 투명대라 불리는 두꺼운 외부 껍질로 보호 받습니다. 투명대는 몸 안의 가장 작은 세포인 정자가 한 개 이상 진입하여 융합하는 것을 방해합니다.
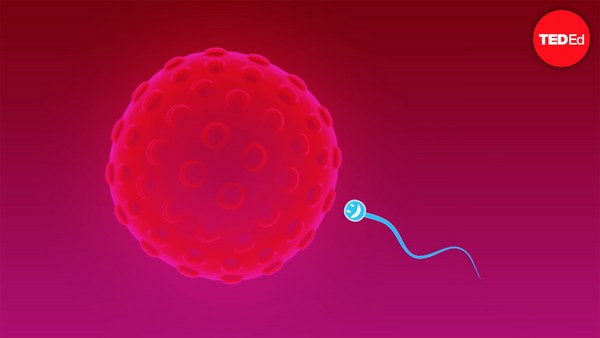
It takes a man two to three months to make sperm, and the process constantly renews. Each ejaculation during sexual intercourse releases more than 100 million sperm. But only 100 or so will ultimately make it to the proximity of the egg, and only one will successfully penetrate through the armor of the zona pellucida.
남성이 정자를 만드는 데는 2~3개월이 소요되며 그 과정은 지속적으로 갱신됩니다. 성관계시 사정하는 정자의 개수는 1억개가 넘습니다. 하지만 결과적으로는 100개 정도의 정자만이 난소에 가까이 갈 수 있으며 단 1개의 정자만이 투명대를 뚫고 들어갈 수 있습니다.
Upon successful fertilization, the zygote immediately begins developing into an embryo, and takes about three days to reach the uterus. There, it requires another three or so days to implant firmly into the endometrium, the inner lining of the uterus. Once implanted, the cells that are to become the placenta secrete a hormone that signals to the ovulated follicle that there is a pregnancy in the uterus. This helps rescue that follicle, now called the corpus luteum, from degenerating as it normally would do in that stage of the menstrual cycle. The corpus luteum is responsible for producing the progesterone required to maintain the pregnancy until six to seven weeks of gestation, when the placenta develops and takes over, until the baby is born approximately 40 weeks later.
성공적인 수정이 이루어지자 마자 수정란은 곧 바로 배아로 성장하며 자궁에 도착하는데는 대략 3일이 걸립니다. 다시 그 곳에서 3일 정도의 시간을 가지고 자궁 내막에 단단히 자리잡게 됩니다. 일단 자리잡게 되면 태반으로 발달할 세포는 배란된 여포에게 자궁에서 임신이 이루어졌다는 사실을 알리는 호르몬을 배출합니다. 이 과정에서 일반적인 생리 주기에서는 퇴화되서 사라질 운명이었지만 이제는 황체로 변할 여포를 구합니다. 황체는 임신 후 6~7주간 임신 유지에 필요한 황체 호르몬을 생산하게합니다. 이것은 태반이 완전히 발달하여 대략 40주 후 아기를 출산하기 이전까지의 시간입니다.
Now, how do you make a baby in a lab? In patients undergoing IVF, FSH is administered at levels that are higher than naturally occuring to cause a controlled overstimulation of the ovaries so that they ultimately produce multiple eggs. The eggs are then retrieved just before ovulation would occur, while the woman is under anesthesia, through an aspirating needle that is guided by ultrasound. Most sperm samples are produced by masturbation.
그럼 실험실에서는 어떻게 아기를 만들까요? 체외수정 시술을 받는 환자의 경우에는 난포자극호르몬 수치를 자연적인 경우보다 높게 유지시켜서 의도적으로 난소를 더욱 자극합니다. 결과적으로 환자는 여러개의 난소를 만들어 냅니다. 그리고 환자를 마취한 상태에서 배란이 일어나기 직전에 초음파로 유도하는 흡인 바늘을 사용하여 난자를 회수합니다. 대부분의 정자 표본은 자위를 통해 회수합니다.
In the laboratory, the identified eggs are stripped of surrounding cells and prepared for fertilization in a petri dish. Fertilization can occur by one of two techniques. In the first, the eggs are incubated with thousands of sperm and fertilization occurs naturally over a few hours. The second technique maximizes certainty of fertilization by using a needle to place a single sperm inside the egg. This is particularly useful when there is a problem with the quality of the sperm.
실험실에서 식별한 난자들은 주위 세포로 부터 분리되어 배양 접시 위에서 수정할 준비를 마칩니다. 난자를 수정시킬 때는 다음의 2가지 중 1개의 기술을 사용합니다. 첫 째로 난자들을 수천 마리의 정자들과 배양시키면 몇 시간에 걸쳐서 자연스럽게 수정이 이루어집니다. 두 번째 방법은 수정의 확실성을 최대화 하는 방법인데 바늘을 사용하여 난자 안에 한 개의 정자를 위치 시킵니다. 이 방법은 정자의 상태에 문제가 있는 경우 특히 도움이 됩니다.
After fertilization, embryos can be further screened for genetic suitability, frozen for later attempted pregnancies, or delivered into the woman's uterus via catheter. Common convention is to transfer the embryo three days after fertilization, when the embryo has eight cells, or on day five, when the embryo is called a blastocyst, and has hundreds of cells. If the woman's eggs are of poor quality due to age or toxic exposures, or have been removed due to cancer, donor eggs may be used. In the case that the intended mother has a problematic uterus, or lacks one, another woman, called the gestational carrier or surrogate, can use her uterus to carry the pregnancy.
수정 이후에 유전 적합성을 위해서 배아를 가려낸 후에 다음 번을 위해 냉동시키거나 카테터를 이용하여 여성의 자궁으로 옮깁니다. 일반적으로는 배아에 8개의 세포가 있는 수정 후 3일에 옮기지만 배아가 수백 개의 세포를 가지게 되는 5일 째 배반포의 상태일 때 옮기기도 합니다. 여성의 난자가 연령, 독극물 노출로 상태가 좋지 않거나 암으로 제거된 경우라면 기증된 난자를 사용할 수도 있습니다. 아기를 가지기 원하는 여성이 자궁에 문제가 있거나 자궁이 없는 경우에는 다른 여성, 즉 대리모의 자궁을 이용하여 대신 임신을 합니다.
To increase the odds of success, which are as high as 40% for a woman younger than 35, doctors sometimes transfer multiple embryos at once, which is why IVF results in twins and triplets more often than natural pregnancies. However, most clinics seek to minimize the chances of multiple pregnancies, as they are riskier for mothers and babies.
성공 확률을 높이기 위해서 35세 미만 여성의 경우 최대 40% 정도인데 의사들은 다수의 배아를 한꺼번에 옮기기도 합니다. 이 때문에 체외수정의 경우에 쌍둥이나 삼둥이가 자연임신보다 더 높은 확률로 태어납니다. 하지만 대부분의 병원들은 중복임신의 가능성을 줄이기 위해서 노력합니다. 중복임신은 엄마나 아기 모두에게 더 위험이 크기 때문입니다.
Millions of babies, like Louise Brown, have been born from IVF and have had normal, healthy lives. The long-term health consequences of ovarian stimulation with IVF medicines are less clear, though so far, IVF seems safe for women. Because of better genetic testing, delayed childbearing, increased accessibility and diminishing cost, it's not inconceivable that artificial baby making via IVF and related techniques could outpace natural reproduction in years to come.
루이스 브라운과 같은 수백만 명의 아기들이 체외 수정을 통해 태어나서 건강하고 평범한 삶을 살아가고 있습니다. 체외수정 약물에 의한 난소 자극의 장기적인 의학적 결과는 아직 확실치는 않습니다. 하지만 아직까지는 체외수정은 여성에게 안전합니다. 더 나은 유전자 검사와 늦은 출산 더 증가한 접근성과 비용의 절감 때문에 체외수정과 관계기술로 인공적으로 아이를 가지는 것이 자연생식을 앞지를 때가 오는 것은 상상 못할 일만은 아닐 것 입니다.