In 1978, Louise Brown became the world's first baby to be born by in vitro fertilization, or IVF. Her birth revolutionized the field of reproductive medicine. Given that approximately one in eight heterosexual couples has difficulty conceiving, and that homosexual couples and single parents often need clinical help to make a baby, the demand for IVF has been growing. IVF is so common, that more than 5 million babies have been born through this technology.
Nel 1978, Louise Brown divenne la prima bimba al mondo a nascere con la fecondazione in vitro, o FIVET. La sua nascita rivoluzionò il campo della medicina riproduttiva. Dato che circa una su otto coppie eterosessuali ha difficoltà a concepire, e le coppie omosessuali e genitori single hanno spesso bisogno di aiuto clinico per concepire, la richiesta della FIVET è in crescita. La FIVET è così comune,
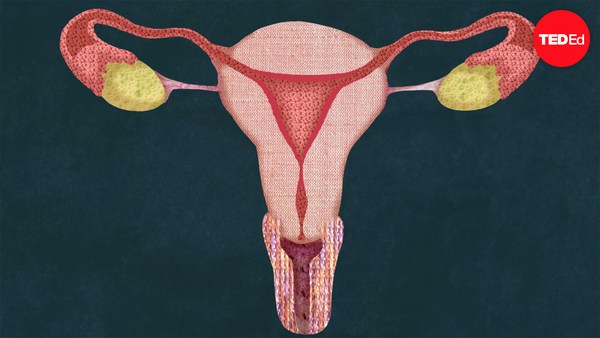
IVF works by mimicking the brilliant design of sexual reproduction. In order to understand IVF, we first need to take a look at the natural process of baby making. Believe it or not, it all starts in the brain. Roughly fifteen days before fertilization can happen, the anterior pituitary gland secretes follicle stimulating hormone, FSH, which ripens a handful of follicles of the ovary that then release estrogen. Each follicle contains one egg, and on average, only one follicle becomes fully mature. As it grows and continues to release estrogen, this hormone not only helps coordinate growth and preparation of the uterus, it also communicates to the brain how well the follicle is developing. When the estrogen level is high enough, the anterior pituitary releases a surge of luteinizing hormone, LH, which triggers ovulation and causes the follicle to rupture and release the egg.
che più di cinque milioni di bimbi sono nati in questo modo. La FIVET opera imitando il brillante disegno della riproduzione sessuale. Per capire la FIVET, dobbiamo prima dare uno sguardo al naturale processo di concepimento. Che ci crediate o no, inizia tutto nel cervello. Circa quindici giorni prima di essere fertili, l'ipofisi anteriore secerne l'ormone follicolo-stimolante, FSH, che matura una manciata di follicoli dell'ovaia che poi rilascia estrogeni. Ogni follicolo contiene un ovulo, e in media, solo un follicolo matura pienamente. Mentre cresce e continua a rilasciare estrogeni, quest'ormone aiuta a coordinare crescita e preparazione dell'utero, e comunica anche al cervello quanto si sviluppi bene il follicolo. Quando il livello d'estrogeno è alto abbastanza, l'ipofisi anteriore rilascia un'ondata di ormone luteinizzante, LH, che scatena l'ovulazione
Once the egg leaves the ovary, it is directed into the Fallopian tube by the finger-like fimbriae. If the egg is not fertilized by sperm within 24 hours, the unfertilized egg will die, and the entire system will reset itself, preparing to create a new egg and uterine lining the following month.
e porta il follicolo alla rottura e a rilasciare l'ovulo. Una volta che l'ovulo lascia l'ovaia, è diretto verso le tube di Falloppio dalla fimbria. Se l'ovulo non viene fecondato dallo spermatozoo entro 24 ore, l'ovulo non fecondato morirà, e l'intero sistema verrà resettato,
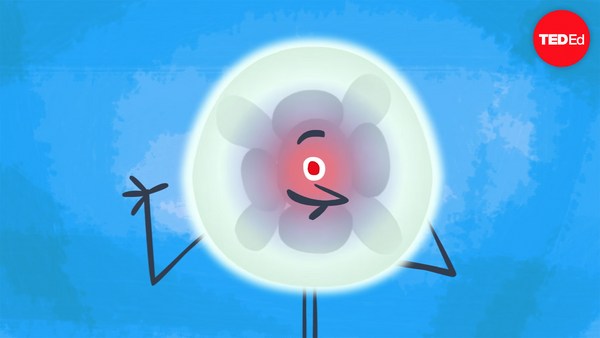
The egg is the largest cell in the body and is protected by a thick, extracellular shell of sugar and protein called the zona pellucida. The zona thwarts the entry and fusion of more than one sperm, the smallest cell in the body.
preparandosi a creare un nuovo ovulo e rivestimento uterino il mese successivo. L'ovulo è la cellula più grande nel corpo ed è protetto da uno spesso, extracellulare guscio di zuccheri e proteine chiamato la zona pellucida. La zona impedisce l'entrata e la fusione di più di uno spermatozoo,
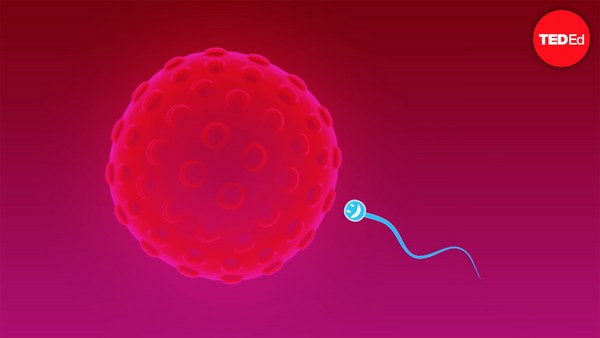
It takes a man two to three months to make sperm, and the process constantly renews. Each ejaculation during sexual intercourse releases more than 100 million sperm. But only 100 or so will ultimately make it to the proximity of the egg, and only one will successfully penetrate through the armor of the zona pellucida.
la cellula più piccola del corpo. Un uomo impiega due o tre mesi per produrre spermatozoi, e il processo si rinnova costantemente. Ogni eiaculazione rilascia più di 100 milioni di spermatozoi per rapporto. Ma solo 100 riusciranno ad arrivare in prossimità dell'ovulo,
Upon successful fertilization, the zygote immediately begins developing into an embryo, and takes about three days to reach the uterus. There, it requires another three or so days to implant firmly into the endometrium, the inner lining of the uterus. Once implanted, the cells that are to become the placenta secrete a hormone that signals to the ovulated follicle that there is a pregnancy in the uterus. This helps rescue that follicle, now called the corpus luteum, from degenerating as it normally would do in that stage of the menstrual cycle. The corpus luteum is responsible for producing the progesterone required to maintain the pregnancy until six to seven weeks of gestation, when the placenta develops and takes over, until the baby is born approximately 40 weeks later.
e solo uno riuscirà a penetrare nella corazza della zona pellucida. Subito dopo la fecondazione riuscita, lo zigote inizia subito a svilupparsi in embrione, e impiega circa tre giorni a raggiungere l'utero. Lì, sono necessari altri tre giorni per inserirsi nell'endometrio, il rivestimento interno dell'utero. Una volta inserito, le cellule che diventeranno placenta secernono un ormone che segnala al follicolo ovulato che c'è una gravidanza nell'utero. Ciò aiuta a mettere in salvo quel follicolo, ora chiamato corpo luteo, dalla degenerazione che di solito avviene a quel punto del ciclo mestruale. Il corpo luteo è responsabile della produzione di progesterone necessario per mantenere la gravidanza da sei a sette settimane della gestazione, quando la placenta si sviluppa e subentra,
Now, how do you make a baby in a lab? In patients undergoing IVF, FSH is administered at levels that are higher than naturally occuring to cause a controlled overstimulation of the ovaries so that they ultimately produce multiple eggs. The eggs are then retrieved just before ovulation would occur, while the woman is under anesthesia, through an aspirating needle that is guided by ultrasound. Most sperm samples are produced by masturbation.
fino a che nasce il bambino circa 40 settimane dopo. Ora, come si fa un bambino in laboratorio? Nei pazienti che si sottopongono alla FIVET, il FSH è somministrato a livelli superiori rispetto a quelli necessari per causare un'iperstimolazione delle ovaie così che possano produrre ovuli multipli. Gli ovuli sono poi recuperati appena prima dell'ovulazione, mentre la donna è sotto anestesia, attraverso un ago aspirato guidato da ultrasuoni.
In the laboratory, the identified eggs are stripped of surrounding cells and prepared for fertilization in a petri dish. Fertilization can occur by one of two techniques. In the first, the eggs are incubated with thousands of sperm and fertilization occurs naturally over a few hours. The second technique maximizes certainty of fertilization by using a needle to place a single sperm inside the egg. This is particularly useful when there is a problem with the quality of the sperm.
La maggior parte dei campioni di sperma sono prodotti dalla masturbazione. Nel laboratorio, gli ovuli identificati vengono privati delle cellule circostanti e preparati per la fecondazione in una capsula di petri. La fecondazione può avvenire con una di due tecniche. Nella prima, gli ovuli sono incubati con migliaia di spermatozoi e la fecondazione avviene naturalmente nel giro di poche ore. La seconda tecnica massimizza la certezza di fecondazione usando un ago per introdurre un singolo spermatozoo nell'ovulo.
After fertilization, embryos can be further screened for genetic suitability, frozen for later attempted pregnancies, or delivered into the woman's uterus via catheter. Common convention is to transfer the embryo three days after fertilization, when the embryo has eight cells, or on day five, when the embryo is called a blastocyst, and has hundreds of cells. If the woman's eggs are of poor quality due to age or toxic exposures, or have been removed due to cancer, donor eggs may be used. In the case that the intended mother has a problematic uterus, or lacks one, another woman, called the gestational carrier or surrogate, can use her uterus to carry the pregnancy.
Questo è utile quando c'è un problema nella qualità dello sperma. Fecondati, gli embrioni possono essere ancora controllati per idoneità genetica, congelati per successivi tentativi di gravidanze, oppure introdotti nell'utero della donna via catetere. La norma è trasferire l'embrione dopo tre giorni dalla fecondazione, quando possiede otto cellule, oppure al quinto giorno, quando l'embrione è chiamato blastocisti, e possiede centinaia di cellule. Se gli ovuli della donna sono di scarsa qualità per età o esposizioni tossiche, o sono stati rimossi a causa di un cancro, potrebbero essere usati donatori di ovuli. Nel caso in cui la madre prevista ha un utero problematico, o non ce l'ha, un'altra donna, chiamata portatrice gestazionale o surrogata,
To increase the odds of success, which are as high as 40% for a woman younger than 35, doctors sometimes transfer multiple embryos at once, which is why IVF results in twins and triplets more often than natural pregnancies. However, most clinics seek to minimize the chances of multiple pregnancies, as they are riskier for mothers and babies.
può usare il suo utero per portare avanti la gravidanza. Per aumentare le probabilità di riuscita, che sono del 40 per cento per una donna al di sotto dei 35 anni, i medici a volte trasferiscono embrioni multipli nello stesso momento, motivo per cui la FIVET fa avere gemelli più spesso rispetto alle gravidanze naturali. Tuttavia, molte cliniche cercano di ridurre le chance di gravidanze multipli,
Millions of babies, like Louise Brown, have been born from IVF and have had normal, healthy lives. The long-term health consequences of ovarian stimulation with IVF medicines are less clear, though so far, IVF seems safe for women. Because of better genetic testing, delayed childbearing, increased accessibility and diminishing cost, it's not inconceivable that artificial baby making via IVF and related techniques could outpace natural reproduction in years to come.
perché sono più rischiose per le madri e i bambini. Milioni di bambini, come Louise Brown, sono nati dalla FIVET e hanno avuto vite normali e sane. Le conseguenze salutari a lungo termine della stimolazione ovarica con medicine FIVET sono meno chiare, anche se finora, la FIVET sembra sicura per le donne. Grazie a test genetici migliori, gravidanze rinviate, maggiore accessibilità e costo ridotto, non è assurdo che il concepimento di bambini via FIVET e tecniche relative