In 1978, Louise Brown became the world's first baby to be born by in vitro fertilization, or IVF. Her birth revolutionized the field of reproductive medicine. Given that approximately one in eight heterosexual couples has difficulty conceiving, and that homosexual couples and single parents often need clinical help to make a baby, the demand for IVF has been growing. IVF is so common, that more than 5 million babies have been born through this technology.
ב 1978, לואיז בראון הפכה לתינוקת הראשונה שנולדה על ידי הפריה חוץ גופית, או IVF. הלידה שלה חוללה מהפכה במדע הרפואה ההתרבותית. בהתחשב בכך שבערך לאחד מתוך שמונה זוגות הטרוסקסואלים יש בעיות להכנס להריון, ושזוגות הומוסקסואלים והורים יחידים צריכים לרוב עזרה קלינית כדי ליצור תינוק, הדרישה לIVF גדלה. IVF כל כך נפוצה, שיותר מ 5 מליון תינוקות נולדו דרך הטכנולוגיה הזו.
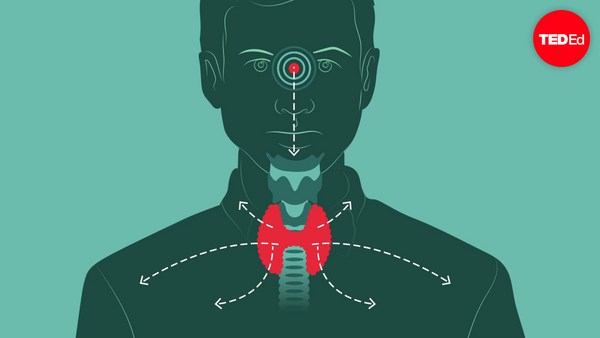
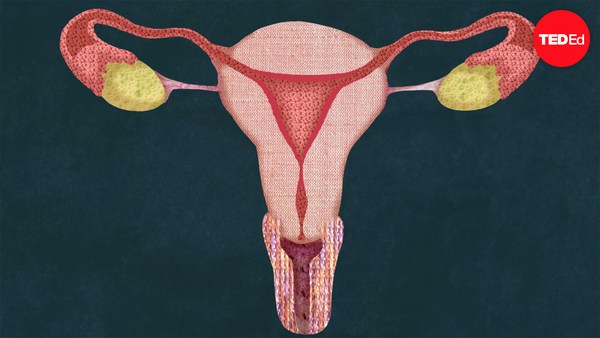
IVF works by mimicking the brilliant design of sexual reproduction. In order to understand IVF, we first need to take a look at the natural process of baby making. Believe it or not, it all starts in the brain. Roughly fifteen days before fertilization can happen, the anterior pituitary gland secretes follicle stimulating hormone, FSH, which ripens a handful of follicles of the ovary that then release estrogen. Each follicle contains one egg, and on average, only one follicle becomes fully mature. As it grows and continues to release estrogen, this hormone not only helps coordinate growth and preparation of the uterus, it also communicates to the brain how well the follicle is developing. When the estrogen level is high enough, the anterior pituitary releases a surge of luteinizing hormone, LH, which triggers ovulation and causes the follicle to rupture and release the egg.
IVF עובדת על דיי חיקוי העיצוב הגאוני של הרביה המינית. כדי להבין את ההפריה החוץ גופית, אנחנו צריכים ראשית להביט בתהליך הטבעי של יצירת תינוק. תאמינו או לא, הכל מתחיל במוח. בערך חמישה עשר יום לפני שההפריה יכולה להתרחש, בלוטת יותרת המוח האחורית מפרישה הורמון מעורר זקיקים, FSH, שמבשיל מספר זקיקים של השחלה שאז משחררים אסטרוגן. כל זקיק מכיל ביצית אחת, ובממוצע רק זקיק אחד נעשה בשל לגמרי. כשהוא גדל וממשיך לשחרר אסטרוגן, ההורמון הזה לא רק עוזר לתאם גדילה והכנה של הרחם, הוא גם מתקשר עם המוח כמה טוב הזקיק מתפתח. כשרמת האסטרוגן גבוהה מספיק, בלוטת יותרת המוח האחורית משחררת נחשול של ההורמון לטוניזין, LH, שמפעיל את הביוץ וגורם לזקיק להפקע ולשחרר את הביצית.
Once the egg leaves the ovary, it is directed into the Fallopian tube by the finger-like fimbriae. If the egg is not fertilized by sperm within 24 hours, the unfertilized egg will die, and the entire system will reset itself, preparing to create a new egg and uterine lining the following month.
ברגע שהביצית עוזבת את השחלה, היא מופנה לחצוצרות על ידי אבר דמוי אצבע. אם הביצית לא מופרה על ידי זרע תוך 24 שעות, הביצית הלא מופרה תמות, וכל המערכת תאתחל את עצמה, מתכוננת ליצור ביצית חדשה וציפוי רחם בחודש הבא.
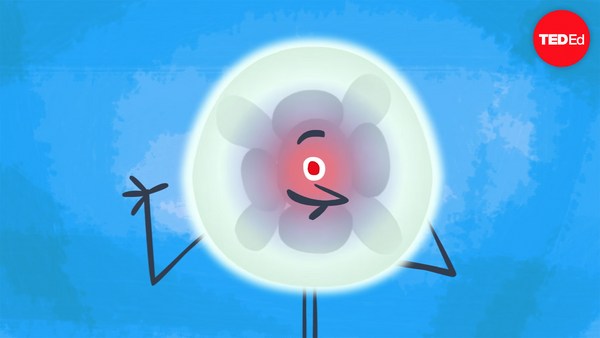
The egg is the largest cell in the body and is protected by a thick, extracellular shell of sugar and protein called the zona pellucida. The zona thwarts the entry and fusion of more than one sperm, the smallest cell in the body.
הביצית היא התא הגדול בגוף ומוגנת על ידי ציפוי חוץ תאי חיצוני עבה של סוכר וחלבונים שנקראים הזונה פלוסידה. הזונה מונעת את הכניסה וההתמזגות של יותר מזרע אחד, התא הקטן ביותר בגוף,
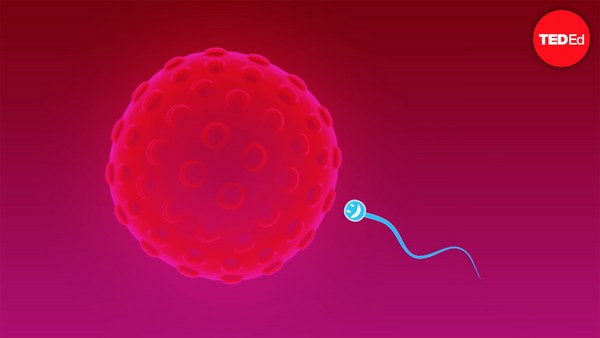
It takes a man two to three months to make sperm, and the process constantly renews. Each ejaculation during sexual intercourse releases more than 100 million sperm. But only 100 or so will ultimately make it to the proximity of the egg, and only one will successfully penetrate through the armor of the zona pellucida.
זה לוקח לגבר שניים עד שלושה חודשים לייצר זרע, והתהליך מתחדש כל הזמן. כל פליטה במהלך מגע מיני משחררת יותר מ 100 מליון זרעים. אבל רק 100 בערך יגיעו לבסוף לקרבת הביצית, ורק אחד יחדור בהצלחה דרך שריון הזונה פלוסידה.
Upon successful fertilization, the zygote immediately begins developing into an embryo, and takes about three days to reach the uterus. There, it requires another three or so days to implant firmly into the endometrium, the inner lining of the uterus. Once implanted, the cells that are to become the placenta secrete a hormone that signals to the ovulated follicle that there is a pregnancy in the uterus. This helps rescue that follicle, now called the corpus luteum, from degenerating as it normally would do in that stage of the menstrual cycle. The corpus luteum is responsible for producing the progesterone required to maintain the pregnancy until six to seven weeks of gestation, when the placenta develops and takes over, until the baby is born approximately 40 weeks later.
עם הפריה מוצלחת, הזיגוט מתחיל מייד להתפתח לעובר, ולוקח בערך שלושה ימים להגיע לרחם. שם, הוא צריך עוד שלושה ימים בערך כדי להשתיל את עצמו בחוזקה לתוך האנדומטריום, הציפוי הפנימי של הרחם. ברגע שהוא מושתל, התאים שיהפכו לשליה מפרישים הורמון שמאותת לזקיקים השחלתיים שיש הריון ברחם. זה עוזר להציל את הזקיקים האלה, שעכשיו נקראים קורפוס לוטאום, מלהתפורר כמו שהם היו עושים באופן נורמלי באותו שלב של המחזור החודשי. הקורפוס לוטאום אחראי לייצור הפרוגסטרון שדרוש לתחזק את ההריון עד לתקופה של שישה עד שבעה שבועות, כשהשליה מתפתחת ולוקחת את התפקיד, עד שהתינוק נולד בערך 40 שבועות מאוחר יותר.
Now, how do you make a baby in a lab? In patients undergoing IVF, FSH is administered at levels that are higher than naturally occuring to cause a controlled overstimulation of the ovaries so that they ultimately produce multiple eggs. The eggs are then retrieved just before ovulation would occur, while the woman is under anesthesia, through an aspirating needle that is guided by ultrasound. Most sperm samples are produced by masturbation.
עכשיו, איך יוצרים תינוק במעבדה? בפציינטים שעוברים IVF, FSH ניתן ברמות גבוהות מהרמה הטבעית כדי לגרום לגירוי יתר מבוקר של השחלות כך שהן בסופו של דבר ייצרו ביציות מרובות. הביציות נלקחות ממש לפני שהביוץ מתרחש, בעוד האישה תחת הרדמה, דרך מחט נישוף שמונחית על ידי אוטלטרה סאונד. רוב דגימות הזרע נוצרות על ידי אוננות.
In the laboratory, the identified eggs are stripped of surrounding cells and prepared for fertilization in a petri dish. Fertilization can occur by one of two techniques. In the first, the eggs are incubated with thousands of sperm and fertilization occurs naturally over a few hours. The second technique maximizes certainty of fertilization by using a needle to place a single sperm inside the egg. This is particularly useful when there is a problem with the quality of the sperm.
במעבדה, הביציות המזוהות מופשטות מהתאים המקיפים ומכינים אותן להפריה בצלחת פטרי. הפריה יכולה להתרחש על ידי אחת מתוך שתי טכניקות, בראשונה, הביציות מודגרות עם אלפי זרעים והפריה מתרחשת באופן טבעי במהלך מספר שעות. השיטה השניה ממקסמת את הוודאות של ההפריה על ידי שימוש במחט כדי למקם זרע בודד בתוך הביצית. זה יעיל בעיקר כשיש בעיה עם האיכות של הזרע.
After fertilization, embryos can be further screened for genetic suitability, frozen for later attempted pregnancies, or delivered into the woman's uterus via catheter. Common convention is to transfer the embryo three days after fertilization, when the embryo has eight cells, or on day five, when the embryo is called a blastocyst, and has hundreds of cells. If the woman's eggs are of poor quality due to age or toxic exposures, or have been removed due to cancer, donor eggs may be used. In the case that the intended mother has a problematic uterus, or lacks one, another woman, called the gestational carrier or surrogate, can use her uterus to carry the pregnancy.
אחרי ההפריה, העוברים יכולים להסקר עוד להתאמה גנטית, להיות מוקפאים לנסיונות הריון מאוחרים יותר, או לעבור לרחם האישה דרך קטטר. המוסכמה הנפוצה היא להעביר את העובר שלושה ימים לאחר ההפריה, כשלעובר יש שמונה תאים, או ביום החמישי כשהעובר נקרא בלסטוציסט, ויש לו מאות תאים. אם הביציות של האישה באיכות נמוכה בשל גיל או חשיפה לכימיקלים, או שהוסרו בשל סרטן, ניתן להשתמש בביצית תורמת. במקה שלאם המיועדת יש רחם בעייתי או שאינו קיים בכלל, אישה אחרת, שנקראת אם פונדקאית, יכולה להשתמש ברחם שלה כדי לשאת את ההריון.
To increase the odds of success, which are as high as 40% for a woman younger than 35, doctors sometimes transfer multiple embryos at once, which is why IVF results in twins and triplets more often than natural pregnancies. However, most clinics seek to minimize the chances of multiple pregnancies, as they are riskier for mothers and babies.
כדי להעלות את סיכויי ההצלחה, שגובהם עד 40% בנשים מתחת לגיל 35, רופאים לפעמים מעבירים מספר עוברים בפעם אחת, לכן הפריה חוץ גופית מסתיימת בתאומים או שלישיות יותר מאשר בהריונות טבעיים. עם זאת, רוב המרפאות מנסות להקטין את הסיכויים להריונות מרובי עוברים, מאחר והם מסוכנים יותר לאמהות ולתינוקות.
Millions of babies, like Louise Brown, have been born from IVF and have had normal, healthy lives. The long-term health consequences of ovarian stimulation with IVF medicines are less clear, though so far, IVF seems safe for women. Because of better genetic testing, delayed childbearing, increased accessibility and diminishing cost, it's not inconceivable that artificial baby making via IVF and related techniques could outpace natural reproduction in years to come.
מליוני ילדים, כמו לואיז בראון, נולדו מהפריה חוץ גופית וחיים חיים נורמלים ובריאים. תוצאות הבריאות ארוכות הטווח של גירוי שחלות עם רפואת IVF ברורות פחות, למרות שעד כה, IVF נראית בטוחה לנשים. בגלל בדיקות גנטיות טובות יותר, הריונות מאוחרים, עליה בזמינות וירידה בעלויות, זה הגיוני שיצירת תינוקות מלאכותית דרך IVF וטכניקות קשורות יוכלו לעבור רבייה טבעית בשנים הבאות.