In 1978, Louise Brown became the world's first baby to be born by in vitro fertilization, or IVF. Her birth revolutionized the field of reproductive medicine. Given that approximately one in eight heterosexual couples has difficulty conceiving, and that homosexual couples and single parents often need clinical help to make a baby, the demand for IVF has been growing. IVF is so common, that more than 5 million babies have been born through this technology.
En 1978, Louise Brown est devenue le premier bébé dans le monde à naître suite à une fertilisation in vitro ou FIV. Sa naissance a révolutionné le domaine de la médecine reproductrice. Etant donné qu'environ un couple hétérosexuel sur huit éprouve des difficultés à concevoir et que les couples homosexuels et parents seuls ont souvent besoin d'aide médicale pour faire un bébé, la demande pour la FIV est en croissance. La FIV est si commune que plus de 5 millions de bébés sont ainsi nés.
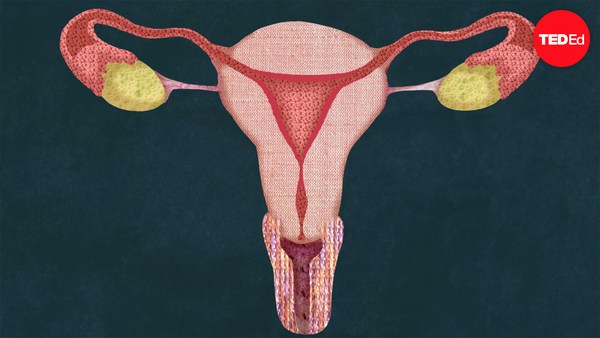
IVF works by mimicking the brilliant design of sexual reproduction. In order to understand IVF, we first need to take a look at the natural process of baby making. Believe it or not, it all starts in the brain. Roughly fifteen days before fertilization can happen, the anterior pituitary gland secretes follicle stimulating hormone, FSH, which ripens a handful of follicles of the ovary that then release estrogen. Each follicle contains one egg, and on average, only one follicle becomes fully mature. As it grows and continues to release estrogen, this hormone not only helps coordinate growth and preparation of the uterus, it also communicates to the brain how well the follicle is developing. When the estrogen level is high enough, the anterior pituitary releases a surge of luteinizing hormone, LH, which triggers ovulation and causes the follicle to rupture and release the egg.
La FIV fonctionne par imitation du brillant système de reproduction sexuée. Pour comprendre la FIV, nous devons tout d'abord observer le processus naturel de reproduction. Aussi incroyable que ça puisse paraître, tout commence dans le cerveau. Environ quinze jours avant que la fertilisation puisse avoir lieu, l'hypophyse antérieure sécrète l'hormone folliculo-stimulante, FSH qui mène un nombre de follicules à maturation dans l'ovaire qui relâche ensuite de estrogène. Chaque follicule contient un ovule et en moyenne, seulement un follicule mûrit entièrement. Tout en mûrissant et en relâchant de estrogène, cette hormone aide à coordonner la croissance et la préparation de l'utérus, ainsi qu'à communiquer au cerveau l'état de développement du follicule. Quand le taux d'estrogène est suffisamment élevé, l'hypophyse antérieure libère une poussée d'hormone lutéinisante, LH qui provoque l'ovulation et cause la rupture du follicule et la libération de l'ovule.
Once the egg leaves the ovary, it is directed into the Fallopian tube by the finger-like fimbriae. If the egg is not fertilized by sperm within 24 hours, the unfertilized egg will die, and the entire system will reset itself, preparing to create a new egg and uterine lining the following month.
Une fois que l'ovule quitte l'ovaire, il est dirigé à l'intérieur de la trompe utérine par la fimbria en forme de doigts. Si l'ovule n'est pas fécondé par le sperme dans les 24 heures, l'ovule non fécondé mourra, et le système entier se remettra à zéro, pour préparer un nouvel ovule et une muqueuse utérine pour le mois suivant.
The egg is the largest cell in the body and is protected by a thick, extracellular shell of sugar and protein called the zona pellucida. The zona thwarts the entry and fusion of more than one sperm, the smallest cell in the body.
L'ovule est la plus grande cellule du corps et il est protégé par une épaisse coquille externe de sucre et de protéine nommée zone pellucide. La zone empêche l'entrée et la fusion de plus d'un spermatozoïde, la plus petite cellule dans le corps.
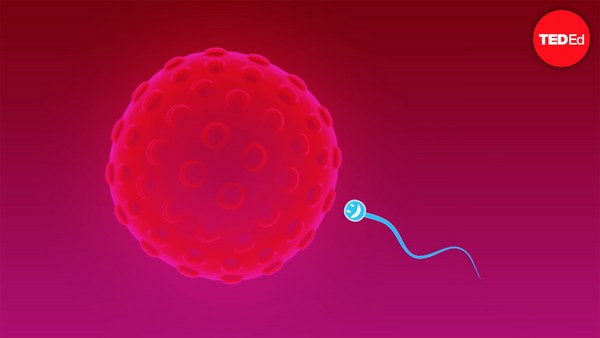
It takes a man two to three months to make sperm, and the process constantly renews. Each ejaculation during sexual intercourse releases more than 100 million sperm. But only 100 or so will ultimately make it to the proximity of the egg, and only one will successfully penetrate through the armor of the zona pellucida.
Il faut deux à trois mois à un homme pour fabriquer du sperme et le processus se renouvelle en continu. Chaque éjaculation relâche plus de 100 millions de spermatozoïdes. Qu'une centaine se rapprochera de l'ovule, et qu'un seul pénétrera à travers l'armure de la zone pellucide.
Upon successful fertilization, the zygote immediately begins developing into an embryo, and takes about three days to reach the uterus. There, it requires another three or so days to implant firmly into the endometrium, the inner lining of the uterus. Once implanted, the cells that are to become the placenta secrete a hormone that signals to the ovulated follicle that there is a pregnancy in the uterus. This helps rescue that follicle, now called the corpus luteum, from degenerating as it normally would do in that stage of the menstrual cycle. The corpus luteum is responsible for producing the progesterone required to maintain the pregnancy until six to seven weeks of gestation, when the placenta develops and takes over, until the baby is born approximately 40 weeks later.
Suite à une fertilisation réussie, le zygote commence immédiatement à se transformer en embryon, et met environ trois jours à atteindre l'utérus. Là, il faudra encore environ trois jours pour bien s'implanter dans l'endomètre, la paroi interne de l'utérus. Une fois implantées, les cellules qui deviendront le placenta sécrètent une hormone qui signale au follicule fécondé qu'il y a une grossesse dans l'utérus. Cela permet de sauver le follicule, désormais appelé corps jaune, de la dégénération qui aurait eu lieu à ce stade du cycle de menstruation. Le corps jaune est responsable de la production de progestérone nécessaire à maintenir la grossesse jusqu'à six ou sept semaines de gestation lorsque le placenta se développe et prend le relais, jusqu'à ce que le bébé naisse environ 40 semaines plus tard.
Now, how do you make a baby in a lab? In patients undergoing IVF, FSH is administered at levels that are higher than naturally occuring to cause a controlled overstimulation of the ovaries so that they ultimately produce multiple eggs. The eggs are then retrieved just before ovulation would occur, while the woman is under anesthesia, through an aspirating needle that is guided by ultrasound. Most sperm samples are produced by masturbation.
Et alors, comment fait-on dans un labo ? Chez les patientes demandant une FIV, la FSH est administrée à des taux plus élevés que ceux normalement relâchés afin d'entraîner une sur-stimulation contrôlée des ovaires pour qu'au final, ils produisent de multiples ovules. Les ovules sont ensuite retirés juste avant que l'ovulation ait lieu, lorsque la femme est sous anesthésie, par une aiguille à succion guidée par ultrason. La plupart des échantillons de sperme sont obtenus par la masturbation.
In the laboratory, the identified eggs are stripped of surrounding cells and prepared for fertilization in a petri dish. Fertilization can occur by one of two techniques. In the first, the eggs are incubated with thousands of sperm and fertilization occurs naturally over a few hours. The second technique maximizes certainty of fertilization by using a needle to place a single sperm inside the egg. This is particularly useful when there is a problem with the quality of the sperm.
Dans le laboratoire, les ovules identifiés sont séparés des cellules environnantes et sont préparés pour la fécondation dans une boîte de Petri. La fécondation peut se faire suivant une ou deux techniques. Dans la première, les ovules sont incubés avec des milliers de spermatozoïdes et la fécondation se fait naturellement au cours de quelques heures. La seconde technique augmente les chances de fécondation en utilisant une aiguille pour placer un seul spermatozoïde à l'intérieur de l'ovule. Ceci et particulièrement utile lorsqu'il y a un problème de qualité du sperme.
After fertilization, embryos can be further screened for genetic suitability, frozen for later attempted pregnancies, or delivered into the woman's uterus via catheter. Common convention is to transfer the embryo three days after fertilization, when the embryo has eight cells, or on day five, when the embryo is called a blastocyst, and has hundreds of cells. If the woman's eggs are of poor quality due to age or toxic exposures, or have been removed due to cancer, donor eggs may be used. In the case that the intended mother has a problematic uterus, or lacks one, another woman, called the gestational carrier or surrogate, can use her uterus to carry the pregnancy.
Après fécondation, les embryons peuvent être sélectionnés pour leur aptitude génétique, congelés pour une autre tentative, ou introduits dans l'utérus de la femme via un cathéter. Il est commun de transférer l'embryon trois jours après la fécondation, lorsque l'embryon a huit cellules, ou à cinq jours, quand l'embryon est alors nommé blastocyste et contient des centaines de cellules. Si les ovules de la femme sont moins bons à cause de l'âge ou de l'exposition à des substances toxiques, ou ont été enlevés suite à un cancer, les ovules d'un donneur peuvent être utilisés. Dans le cas où l'utérus de la future mère a un problème ou n'est pas présent, une autre femme, appelée mère porteuse ou de substitution, peut se servir de son utérus pour mener la grossesse.
To increase the odds of success, which are as high as 40% for a woman younger than 35, doctors sometimes transfer multiple embryos at once, which is why IVF results in twins and triplets more often than natural pregnancies. However, most clinics seek to minimize the chances of multiple pregnancies, as they are riskier for mothers and babies.
Pour augmenter les chances de réussite, qui atteignent les 40% pour une femme en dessous de 35 ans, les médecins transfèrent parfois de multiples embryons à la fois, ce qui explique pourquoi les FIV donnent des jumeaux ou des triplets plus souvent que les grossesses naturelles. Cependant, la plupart des cliniques essayent de minimiser les risques de grossesses multiples car elles sont plus risquées pour les mères et les bébés.
Millions of babies, like Louise Brown, have been born from IVF and have had normal, healthy lives. The long-term health consequences of ovarian stimulation with IVF medicines are less clear, though so far, IVF seems safe for women. Because of better genetic testing, delayed childbearing, increased accessibility and diminishing cost, it's not inconceivable that artificial baby making via IVF and related techniques could outpace natural reproduction in years to come.
Des millions de bébés, comme Louise Brown, sont nés d'une FIV et ont eu des vies normales. A long-terme, les effets sur la santé de la stimulation ovarienne avec des médicaments pour la FIV sont moins clairs, bien que jusqu'à présent, la FIV semble sûre pour les femmes. Dû à de meilleurs tests génétiques, la parentalité tardive, une meilleure accessibilité et des coûts en baisse, il n'est pas inconcevable que faire un bébé par FIV ou d'autres techniques puisse dépasser la reproduction naturelle dans les années à venir.